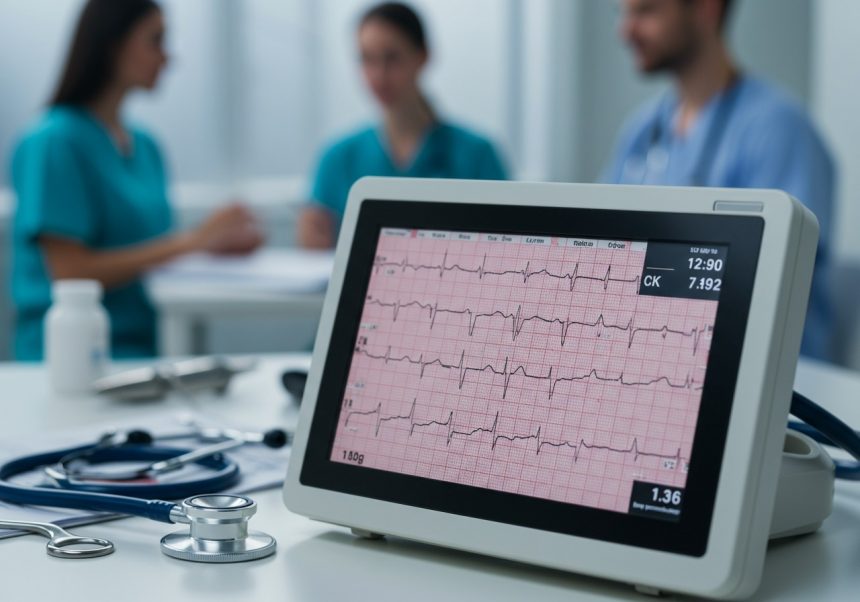
Az elektrokardiogram, röviden EKG, a szívdiagnosztika egyik alapvető és leggyakrabban alkalmazott eszköze. Nem csupán egy egyszerű vizsgálat, hanem egy ablak a szív elektromos tevékenységére, melynek segítségével számos szívbetegség diagnosztizálható.
Az EKG lényege, hogy a test felületére helyezett elektródák segítségével rögzíti a szívizomsejtek által generált elektromos impulzusokat. Ezek az impulzusok adják a szív összehúzódásának és elernyedésének alapját. A rögzített adatokból egy grafikus ábra, az elektrokardiogram keletkezik, melyen a különböző hullámok és szakaszok a szív különböző részeinek aktivitását tükrözik.
Az EKG jelentősége abban rejlik, hogy nem invazív módon, gyorsan és fájdalommentesen képes információt szolgáltatni a szívritmusról, a szívizom károsodásáról (például infarktus), valamint a szívkamrák és pitvarok megnagyobbodásáról.
Gondoljunk csak bele: egy EKG segítségével kimutatható egy korai szívinfarktus, még mielőtt komolyabb károsodás alakulna ki. Vagy éppen azonosíthatóak ritmuszavarok, melyek szédülést, ájulást vagy akár hirtelen szívhalált is okozhatnak. Az EKG eredményei alapján a kezelőorvos időben beavatkozhat, és megfelelő terápiát javasolhat a beteg számára. Ezért az EKG nem csupán egy diagnosztikai eszköz, hanem a szív egészségének őre.
Az EKG alapelvei: A szív elektromos aktivitásának mérése
Az EKG (elektrokardiogram) lényege a szív elektromos aktivitásának felszíni mérése. A szívizom összehúzódása, a pumpáló mozgás, elektromos impulzusok sorozatának eredménye. Ezek az impulzusok nem láthatóak, nem tapinthatóak közvetlenül, de az EKG képes rögzíteni őket a bőrre helyezett elektródák segítségével.
Az elektródák a test különböző pontjaira kerülnek felhelyezésre (általában a végtagokra és a mellkasra), és mindegyik elektróda egy „nézőpontot” biztosít a szív elektromos működéséről. E nézőpontokból kapott jeleket egy grafikon formájában ábrázolja az EKG készülék. Ezen a grafikonon láthatóak a különböző hullámok (P-hullám, QRS-komplexus, T-hullám), melyek a szív különböző részeinek elektromos aktivitását tükrözik.
A P-hullám a pitvarok depolarizációját (elektromos aktiválódását) mutatja. A QRS-komplexus a kamrák depolarizációját, vagyis a fő pumpáló kamrák összehúzódását jelzi. A T-hullám pedig a kamrák repolarizációját, vagyis a kamrák elektromos feltöltődését és a következő összehúzódásra való felkészülését ábrázolja. Az egyes hullámok közötti szakaszok (pl. PR-szakasz, ST-szakasz) szintén fontos információt hordoznak.
Az EKG nem csak a hullámok alakját és méretét rögzíti, hanem a hullámok közötti időtartamokat is. Ezek az időtartamok (pl. PR-intervallum, QRS-időtartam, QT-intervallum) kritikus fontosságúak a szívritmus és a szív elektromos vezetésének értékelésében.
Az EKG alapelve tehát, hogy a szív által generált elektromos potenciálváltozásokat méri a test felszínén elhelyezett elektródák segítségével, lehetővé téve a szívműködés részletes analízisét.
A szív elektromos aktivitásának eltérései (pl. szabálytalan ritmus, megnövekedett vagy csökkent hullámok, megváltozott időtartamok) különböző szívbetegségekre utalhatnak. Az EKG segítségével diagnosztizálhatóak többek között a szívritmuszavarok (aritmia), a szívinfarktus, a szívizomgyulladás, és egyéb szívbetegségek.
Az EKG készülék részei és működése
Az EKG készülék, bár bonyolultnak tűnhet, valójában egyszerű elven működik. Alapvetően három fő részből áll: elektródákból, erősítőből és kijelzőből (ami lehet papír alapú regisztráló vagy modern digitális monitor).
Az elektródák a páciens testére kerülnek felhelyezésre, meghatározott pontokon. Ezek a kis, fémből készült korongok érzékelik a szív által generált apró elektromos feszültségváltozásokat. Fontos a megfelelő elektródaelhelyezés, mert ez befolyásolja a felvétel pontosságát és értelmezhetőségét. A leggyakoribb a 12 elvezetéses EKG, amihez 10 elektródát használnak.
A szív által keltett elektromos jelek rendkívül gyengék, ezért egy erősítőre van szükség. Ez a rész felerősíti a jeleket annyira, hogy azok láthatóvá váljanak a kijelzőn. Az erősítés mértéke fontos paraméter, melyet az EKG-t végző személy állít be.
A kijelző mutatja az erősített elektromos jeleket, általában grafikus formában. A hagyományos készülékek papírra rajzolják a görbéket, míg a modern digitális EKG-k monitoron jelenítik meg az adatokat, és lehetővé teszik azok tárolását és későbbi elemzését.
Az EKG készülék lényege, hogy a szív elektromos aktivitását érzékelje az elektródákon keresztül, ezt a jelet felerősítse, és vizuálisan megjelenítse, így téve lehetővé a szívműködés feltérképezését.
A készülék működése során az elektródák folyamatosan mérik a feszültségkülönbségeket a különböző pontokon. Ezeket az adatokat az erősítő felerősíti, majd a kijelzőn megjeleníti a jellegzetes EKG-görbéket. A görbék elemzése során az orvos következtethet a szív ritmusára, a szívizom állapotára és egyéb rendellenességekre.
Az EKG hullámok és szegmensek értelmezése: P, QRS komplexus, T hullám, ST szakasz
Az EKG görbéje egy bonyolult, de értelmezhető ábra, mely a szív elektromos tevékenységét tükrözi. A görbét alkotó hullámok és szegmensek mindegyike a szívműködés egy-egy meghatározott fázisát reprezentálja, lehetővé téve a szívritmus, a szívizomzat állapota és más kardiovaszkuláris problémák azonosítását.
A P hullám az pitvarok depolarizációját (összehúzódását) jelzi. Ha a P hullám hiányzik, deformált vagy rendellenesen helyezkedik el, az pitvari ritmuszavarra, például pitvarfibrillációra vagy pitvarlebegésre utalhat.
A QRS komplexus a kamrák depolarizációját, vagyis a kamrák összehúzódását tükrözi. A QRS komplexus alakja és időtartama fontos információt hordoz. Egy kiszélesedett QRS komplexus például kamrai vezetési zavarokra, például Tawara-szár blokkra utalhat. A Q hullám jelenléte korábbi szívinfarktus jele lehet.
A T hullám a kamrák repolarizációját (visszatérését a nyugalmi állapotba) mutatja. A T hullám magassága, iránya és alakja fontos a szívizomzat állapotának megítélésében. Magas, hegyes T hullám hiperkalémia (magas káliumszint) jele lehet, míg lapos vagy invertált T hullám ischaemiára (szívizom vérellátásának csökkenésére) utalhat.
Az ST szakasz a kamrák depolarizációjának végétől a kamrák repolarizációjának kezdetéig tartó időszakot jelöli. Az ST szakasz eltérései rendkívül fontosak, mivel akut szívinfarktust jelezhetnek. Az ST szakasz emelkedése (ST-eleváció) általában a szívinfarktus korai jele, míg az ST szakasz depressziója ischaemiára utalhat.
Az EKG-n megjelenő P, QRS komplexus, T hullám és ST szakasz együttes elemzése teszi lehetővé a szívműködés részletes feltérképezését és a különböző szívbetegségek diagnosztizálását.
Fontos megjegyezni, hogy az EKG értelmezése orvosi szakértelmet igényel. Az EKG-n látott eltérések önmagukban nem elegendőek a diagnózis felállításához, a klinikai kép és más vizsgálati eredmények figyelembevétele is szükséges.
Az EKG egy értékes eszköz a kardiológiai diagnosztikában, amely gyors és fájdalommentes módon nyújt információt a szív állapotáról. A hullámok és szegmensek alapos ismerete elengedhetetlen a pontos diagnózis felállításához és a megfelelő kezelés megkezdéséhez.
Az EKG elektródák elhelyezése: Standard és mellkasi elvezetések
Az EKG hatékonysága nagymértékben függ az elektródák megfelelő elhelyezésétől. A standard végtagi elvezetések (I, II, III, aVR, aVL, aVF) a karokra és lábakra helyezett elektródák segítségével készülnek. Ezek az elvezetések a szív elektromos aktivitását különböző szögekből „látják”, így a szív elektromos tengelyének meghatározásában és a ritmuszavarok diagnosztizálásában nyújtanak segítséget.
A mellkasi elvezetések (V1-V6) közvetlenül a mellkasfalra kerülnek, és a szívhez közelebb helyezkednek el. Ez lehetővé teszi, hogy részletesebb képet kapjunk a szívizom lokális elektromos tevékenységéről. Például, a V1 és V2 elvezetések a szeptumot (a szívkamrák közötti válaszfalat) vizsgálják, míg a V5 és V6 elvezetések a bal kamrát.
A mellkasi elvezetések elhelyezése kulcsfontosságú a pontos diagnózishoz, különösen a szívinfarktus azonosításában, mivel lehetővé teszik a károsodott szívizomterület lokalizálását.
Fontos, hogy az elektródák helyes pozícióját betartsuk a nemzetközi standardoknak megfelelően, mert a téves elhelyezés hibás EKG eredményekhez vezethet. Az elektródák helyes felhelyezéséhez anatómiai tájékozódási pontokat használunk, mint például a bordaközöket és a szegycsontot.
A standard és mellkasi elvezetések kombinációja egy átfogó képet ad a szív elektromos működéséről, lehetővé téve a kardiológusok számára a különböző szívbetegségek felismerését és kezelését.
EKG vizsgálat előkészítése és a beteg tájékoztatása
Az EKG-vizsgálat előkészítése egyszerű, de fontos lépés a pontos eredmények érdekében. A vizsgálat előtt tájékoztassa a beteget a teljesen fájdalommentes eljárásról, eloszlatva ezzel az esetleges félelmeit. Magyarázza el, hogy apró elektródákat helyezünk a mellkasára, karjaira és lábaira, melyek rögzítik a szív elektromos aktivitását.
A betegnek javasolt a vizsgálat előtti fém ékszerek eltávolítása, mivel ezek zavarhatják a mérést. Fontos továbbá, hogy a bőr tiszta és száraz legyen az elektródák tapadásának elősegítése érdekében. Ha a beteg szőrös mellkassal rendelkezik, szükség lehet a szőr enyhe eltávolítására a megfelelő kontaktus biztosítása végett.
A beteget tájékoztatni kell arról, hogy a vizsgálat alatt nyugodtan kell feküdnie és lélegeznie, mivel a mozgás és a mély légzés befolyásolhatja az EKG görbéjét.
Kérdezze meg a beteget, hogy szed-e valamilyen gyógyszert, különös tekintettel a szívgyógyszerekre, mivel ezek befolyásolhatják az EKG eredményeit. Az információk pontos rögzítése elengedhetetlen a későbbi értékeléshez.
Normál EKG jellemzői és variációi
Egy normál EKG alapvetően a szív elektromos tevékenységének szabályos mintázatát mutatja. Ez a mintázat hullámokból és szakaszokból áll, melyek mindegyike a szív különböző részeinek depolarizációját és repolarizációját tükrözi. A legismertebb hullámok a P-hullám, a QRS-komplexum és a T-hullám. A P-hullám a pitvarok depolarizációját jelzi, míg a QRS-komplexum a kamrák depolarizációját mutatja. A T-hullám pedig a kamrák repolarizációját tükrözi. Ezeknek a hullámoknak a megfelelő időtartama, magassága és alakja kulcsfontosságú a szív egészséges működésének megítéléséhez.
Fontos megjegyezni, hogy a „normál” EKG nem egy univerzális fogalom. Számos tényező befolyásolhatja az EKG-t, beleértve az életkort, a nemet, a testalkatot és az egyéni variációkat. Például, fiatalabb embereknél gyakrabban láthatók bizonyos EKG-variációk, amelyek idősebb korban már kórosnak számítanának. Hasonlóképpen, a testalkat is befolyásolhatja az EKG-hullámok amplitúdóját.
Az EKG értelmezése mindig kontextusfüggő, és az orvosnak figyelembe kell vennie a beteg klinikai állapotát és egyéb leleteit is.
Ezenkívül, bizonyos gyógyszerek és elektrolit-egyensúlyzavarok is módosíthatják az EKG-képet. Éppen ezért a szakorvos általi értékelés elengedhetetlen a pontos diagnózis felállításához. Az EKG csupán egy pillanatfelvétel a szív elektromos tevékenységéről, és nem feltétlenül tükrözi a szívműködés teljes képét.
Néhány gyakori, de nem feltétlenül kóros EKG-variáció közé tartozik a respiratorikus aritmia (a szívritmus változása a légzéssel), a sinus bradycardia (lassú szívritmus) és a sinus tachycardia (gyors szívritmus). Ezek a variációk bizonyos esetekben normálisnak tekinthetők, különösen sportolóknál vagy stresszhelyzetben.
Szívritmuszavarok az EKG-n: Pitvarfibrilláció, pitvari flutter, kamrai tachycardia, kamrafibrilláció
Az EKG rendkívül értékes eszköz a szívritmuszavarok diagnosztizálásában. Nézzük meg, hogyan ismerhetők fel az EKG-n a pitvarfibrilláció, a pitvari flutter, a kamrai tachycardia és a kamrafibrilláció.
Pitvarfibrilláció (PF): Az EKG-n a pitvarfibrilláció jellegzetessége a szabálytalanul szabálytalan szívritmus. Ez azt jelenti, hogy a szívverések között nincs következetes időbeli különbség. A P-hullámok hiányoznak, helyettük fibrillációs hullámok láthatók, amelyek apró, szabálytalan, hullámzó vonalak a baseline-on. A QRS komplexusok normálisak lehetnek, de a köztük lévő távolság teljesen véletlenszerű.
Pitvari flutter: A pitvari flutter esetén a pitvarok nagyon gyorsan és szabályosan húzódnak össze. Az EKG-n ez jellegzetes „fűrészfog” mintázatot eredményez a baseline-on, különösen a II., III. és aVF elvezetésekben. Ezek a fűrészfog hullámok a flutter hullámok (F-hullámok). A QRS komplexusok általában szabályosak, de nem minden flutter hullámot követ QRS komplexus, ami szabálytalan szívritmust eredményezhet.
Kamrai tachycardia (VT): A kamrai tachycardia egy életveszélyes ritmuszavar, mely során a kamrák nagyon gyorsan húzódnak össze. Az EKG-n széles, furcsa alakú QRS komplexusok láthatók, amelyek gyorsan követik egymást. P-hullámok általában nem láthatók, vagy ha igen, nincsenek kapcsolatban a QRS komplexusokkal. A VT lehet monomorf (azonos alakú QRS komplexusok) vagy polimorf (különböző alakú QRS komplexusok). A polimorf VT egyik veszélyes formája a *Torsades de Pointes*, ahol a QRS komplexusok csavarodnak a baseline körül.
A kamrafibrilláció (VF) a szívműködés legsúlyosabb ritmuszavara. Az EKG-n szabálytalan, hullámzó vonalak láthatók, amelyek nem mutatnak semmilyen szervezett elektromos aktivitást. Nincsenek QRS komplexusok, P-hullámok vagy T-hullámok. A kamrafibrilláció esetén a szív nem képes hatékonyan vért pumpálni, ami azonnali beavatkozást igényel, különben halálhoz vezet.
Összefoglalva: Az EKG-n a szívritmuszavarok felismerése kulcsfontosságú a megfelelő diagnózis felállításához és a hatékony kezelés megkezdéséhez. A szabálytalan szívritmus, a P-hullámok hiánya, a fűrészfog mintázat, a széles QRS komplexusok és a szervezett elektromos aktivitás hiánya mind fontos jelek, amelyek szívritmuszavarra utalhatnak.
Ingerületvezetési zavarok az EKG-n: AV blokkok, Tawara-szár blokkok
Az EKG nem csupán a szívritmus gyorsaságát mutatja meg, hanem az ingerületvezetési rendszer működését is. Az ingerületvezetési zavarok az EKG-n jellegzetes eltéréseket okoznak, amelyek segítenek a pontos diagnózis felállításában. Két gyakori típus az AV (atrioventrikuláris) blokk és a Tawara-szár blokk.
AV blokkok: Ezek a pitvarokból a kamrákba vezető ingerület útjában lévő akadályokat jelzik. Többféle fokozatuk létezik. Elsőfokú AV blokk esetén az PR intervallum megnyúlik az EKG-n. Másodfokú AV blokkban (pl. Mobitz I. és Mobitz II. típus) néhány pitvari ingerület nem jut el a kamrákba, így kihagyó kamrai összehúzódások láthatóak. Harmadfokú AV blokk, vagyis teljes AV blokk esetén a pitvarok és a kamrák teljesen függetlenül működnek, ami az EKG-n szabálytalan P hullámok és QRS komplexusok formájában jelentkezik.
Tawara-szár blokkok: A jobb vagy bal Tawara-szár károsodása esetén az ingerület a kamrákban nem a megszokott úton terjed, hanem lassabban, izomsejtről izomsejtre. Ez az EKG-n széles QRS komplexusok formájában jelenik meg. Jobb Tawara-szár blokk (RBBB) esetén a V1-V3 elvezetésekben jellegzetes „nyúlfülek” (RSR’ minta) figyelhetőek meg. Bal Tawara-szár blokk (LBBB) esetén a V5-V6 elvezetésekben láthatóak széles, rovátkolt R hullámok, a V1-V3 elvezetésekben pedig mély S hullámok.
Az EKG-n látható eltérések alapján azonosíthatjuk az AV blokk súlyosságát és a Tawara-szár blokk lokalizációját (jobb vagy bal).
Ezek az információk elengedhetetlenek a megfelelő kezelés (pl. pacemaker beültetése) megtervezéséhez.
Isémiás szívbetegség jelei az EKG-n: ST eleváció, ST depresszió, T hullám inverzió
Az EKG létfontosságú eszköz az isémiás szívbetegség, azaz a szívizom vérellátási zavarának diagnosztizálásában. A szívizom oxigénhiánya jellegzetes elváltozásokat okoz az EKG görbéjén, melyek a szívműködés elektromos feltérképezése során jól azonosíthatók.
Az ST eleváció az egyik legfontosabb jel, ami akut szívizominfarktusra utalhat. Ez azt jelenti, hogy az ST szakasz, amely a kamrai repolarizáció kezdetét jelzi, a kiindulási vonal fölé emelkedik. Az ST eleváció mértéke és az, hogy mely elvezetésekben látható, segíthet a szívinfarktus lokalizálásában és súlyosságának megítélésében.
Ezzel szemben az ST depresszió az ST szakasz lesüllyedését jelenti a kiindulási vonal alá. Ez általában szívizom ischémiára utal, de nem feltétlenül jelenti azt, hogy a szívizom elhalása bekövetkezett. ST depresszió megjelenhet angina pectoris (szorító mellkasi fájdalom) esetén, vagy a szívinfarktus korai szakaszában.
A T hullám inverzió a T hullám, amely a kamrai repolarizáció végét jelzi, negatív irányba fordulását jelenti. Ez gyakran a szívizom ischémiájának vagy korábbi szívizominfarktusnak a jele lehet. Fontos megjegyezni, hogy a T hullám inverzió egyéb okokból is előfordulhat, például gyógyszerek mellékhatásaként vagy elektrolit-egyensúlyzavarok következtében.
Az isémiás szívbetegség EKG-jelei, különösen az ST eleváció, ST depresszió és T hullám inverzió együttes értelmezése kulcsfontosságú a gyors és pontos diagnózis felállításához, ami elengedhetetlen a megfelelő kezelés időben történő megkezdéséhez.
Fontos hangsúlyozni, hogy az EKG-t mindig a beteg klinikai képével és egyéb vizsgálati eredményeivel együtt kell értékelni. Az EKG önmagában nem adhat teljes képet a beteg állapotáról, de rendkívül értékes információval szolgálhat a szívműködésről.
Az ismételt EKG vizsgálatok elvégzése is fontos lehet, különösen akkor, ha a tünetek továbbra is fennállnak vagy súlyosbodnak. A sorozatos EKG-k segíthetnek a változások nyomon követésében és a kezelés hatékonyságának megítélésében.
Szívinfarktus stádiumai és az EKG változások
A szívinfarktus során az EKG változásai jellegzetes mintázatot mutatnak, melyek segítenek a diagnózis felállításában és a megfelelő kezelés megkezdésében. A változások időbeli lefolyása alapján az infarktus különböző stádiumait különböztetjük meg.
A legkorábbi szakaszban, a hiperakut fázisban, a T-hullámok magasak és csúcsosak lesznek, szimmetrikusan. Ez a változás nagyon gyorsan, akár percek alatt kialakulhat. Ezt követően, vagy ezzel párhuzamosan, ST-eleváció jelenik meg. Az ST-eleváció azt jelzi, hogy a szívizomsejtek egy része súlyosan károsodott, és nem képes megfelelően repolarizálódni. Az ST-eleváció mértéke és kiterjedése információt ad az infarktus méretéről és helyéről.
Ahogy az infarktus előrehalad, az ST-eleváció mellett megjelenhetnek a Q-hullámok is. A Q-hullámok általában az elhalt szívizom területét jelzik. Nem minden infarktusban alakul ki Q-hullám; a nem-Q hullámú infarktusok általában kisebb kiterjedésűek. A T-hullámok invertálódhatnak, azaz negatívvá válnak.
Az EKG-n látható változások, mint az ST-eleváció, a Q-hullámok megjelenése és a T-hullám inverziója, kulcsfontosságúak a szívinfarktus diagnosztizálásában és a megfelelő kezelés megkezdésében.
A krónikus fázisban az ST-szakasz visszatér az alapvonalhoz, a Q-hullámok megmaradhatnak, a T-hullámok pedig vagy normalizálódnak, vagy továbbra is invertáltak maradnak. Az EKG-n látható változások időbeli követése fontos a szívinfarktus lefolyásának megítéléséhez és a hosszú távú prognózis felméréséhez.
Fontos megjegyezni, hogy az EKG nem minden esetben mutat azonnal egyértelmű jeleket, ezért a klinikai kép, a beteg panaszai és más vizsgálatok (pl. vérvizsgálat) együttesen segítenek a pontos diagnózis felállításában.
Egyéb szívbetegségek jelei az EKG-n: Hypertrophia, pericarditis
Az EKG nem csak a ritmuszavarok feltárásában segít, hanem más szívbetegségek jeleit is képes kimutatni. Ilyen például a szívizomzat megnagyobbodása (hypertrophia), ami gyakran magas vérnyomás vagy szívbillentyű-betegségek következménye. Az EKG-n ez a megnagyobbodás a QRS komplexus magasabb amplitúdójában, illetve a T hullám alakjának megváltozásában mutatkozhat meg. Például, a bal kamra hypertrophiája esetén az R hullám magassága a V5 és V6 elvezetésekben jelentősen megnőhet.
Egy másik fontos állapot a pericarditis (szívburokgyulladás), ami szintén jellegzetes EKG-változásokat okoz. A korai szakaszban az ST szakasz diffúz emelkedése figyelhető meg, ami szinte valamennyi elvezetésben jelen van. Ez a jelenség elkülöníthető a szívinfarktustól, ahol az ST emelkedés általában csak bizonyos, lokalizált területeken látható.
A pericarditis EKG-képe idővel változhat, az ST emelkedést követően a T hullámok invertálódhatnak (negatívvá válhatnak), ami a gyulladásos folyamat későbbi szakaszát jelzi.
Fontos megjegyezni, hogy az EKG önmagában nem elegendő a diagnózishoz, a klinikai kép és egyéb vizsgálatok (pl. echocardiographia) is szükségesek a pontos megállapításhoz. Az EKG azonban rendkívül értékes információt nyújt a szív állapotáról és a lehetséges problémákról. Az EKG-n látható jelek gondos elemzése segíthet az orvosnak a helyes diagnózis felállításában és a megfelelő kezelés megkezdésében.
Gyógyszerek hatása az EKG-ra
Számos gyógyszer befolyásolhatja az EKG-n látható jeleket. Fontos, hogy az orvos tisztában legyen a beteg által szedett gyógyszerekkel, mert ezek a változások félreértelmezhetőek, vagy éppen segíthetnek a gyógyszer mellékhatásainak felismerésében.
Például, egyes szívritmuszavarokra használt gyógyszerek (pl. antiaritmiás szerek) maguk is megváltoztathatják a szívritmust, ami az EKG-n láthatóvá válik. A QT-intervallum megnyúlása, mely bizonyos gyógyszerek (pl. egyes antibiotikumok, antidepresszánsok) mellékhatása lehet, életveszélyes szívritmuszavarokhoz vezethet. Az EKG-val ezt a kockázatot lehet felmérni.
A gyógyszerek által okozott EKG-változások segíthetnek a gyógyszerhatás monitorozásában, de arra is figyelmeztethetnek, ha a gyógyszer toxikus szintet ér el a szervezetben.
Más gyógyszerek, mint például a kálium-szintet befolyásoló gyógyszerek (pl. vízhajtók), szintén jelentős változásokat okozhatnak az EKG-n, amelyek utalhatnak a kálium-egyensúly zavaraira. Ezáltal az EKG nem csupán a szív állapotáról, hanem a gyógyszerek hatásairól is értékes információt nyújt.
Elektrolit zavarok hatása az EKG-ra: Kálium, kalcium, magnézium
Az elektrolit zavarok jelentős hatással lehetnek a szív elektromos tevékenységére, ami az EKG-n jól látható elváltozásokat okozhat. Ezek a változások segítenek a diagnózis felállításában és a megfelelő kezelés megkezdésében.
A kálium szintjének eltérései különösen veszélyesek lehetnek. A hiperkalémia (magas káliumszint) az EKG-n magas, csúcsos T-hullámokat, a QRS-komplexus kiszélesedését és a P-hullám eltűnését okozhatja. Súlyos esetben kamrafibrillációhoz vagy aszisztóliához vezethet. Ezzel szemben a hipokalémia (alacsony káliumszint) lapos T-hullámokat, U-hullámokat és ST-depressziót eredményezhet. A kálium egyensúlyának fenntartása létfontosságú a normális szívműködéshez.
A kalcium befolyásolja a szívizom kontrakcióját és a repolarizációt. A hiperkalcémia (magas kalciumszint) rövidíti a QT-intervallumot, míg a hipokalcémia (alacsony kalciumszint) meghosszabbítja azt. A QT-intervallum megnyúlása növeli a torsades de pointes nevű életveszélyes ritmuszavar kockázatát.
A magnézium szintjének zavarai gyakran járnak együtt más elektrolit egyensúlyhiányokkal, és önmagukban is okozhatnak EKG-eltéréseket. A hipomagnezémia (alacsony magnéziumszint) növelheti a szívritmuszavarok, különösen a kamrai eredetűek kockázatát, és érzékenyebbé teheti a szívet a digoxin toxicitására. A magnézium fontos szerepet játszik a kálium és kalcium ionok transzportjában is.
Az elektrolit zavarok által okozott EKG-eltérések felismerése kritikus fontosságú a betegek megfelelő ellátásához, mivel ezek az elváltozások súlyos, akár életveszélyes szívritmuszavarokhoz vezethetnek.
Az EKG tehát nem csupán a szívritmus feltérképezésére alkalmas, hanem az elektrolit egyensúly zavarainak azonosításában is kulcsszerepet játszik. A pontos diagnózis és a gyors beavatkozás életmentő lehet.
Az EKG korlátai és egyéb diagnosztikai módszerek
Az EKG, bár rendkívül hasznos, nem tökéletes. Egy pillanatnyi képet ad a szív elektromos tevékenységéről, így előfordulhat, hogy bizonyos rendellenességek, amelyek nem folyamatosan jelentkeznek (például ritka szívritmuszavarok), nem kerülnek rögzítésre egy hagyományos EKG vizsgálat során.
Ezenkívül, az EKG kevésbé érzékeny a szív struktúrális problémáinak kimutatására, mint például a szívbillentyűk betegségei vagy a szívizom megvastagodása. Ilyen esetekben további vizsgálatokra van szükség.
Az EKG önmagában nem elegendő minden szívbetegség diagnosztizálásához, ezért gyakran más módszerekkel kombinálják a pontos diagnózis felállításához.
Ilyen kiegészítő módszerek lehetnek:
- Holter monitorozás: A szív elektromos tevékenységét 24-48 órán keresztül rögzíti.
- Echokardiográfia (szívultrahang): A szív szerkezetét és működését képezi le.
- Terheléses EKG: A szív terhelés alatti működését vizsgálja.
- Szív MRI vagy CT: Részletes képet ad a szív szerkezetéről és vérellátásáról.
A megfelelő diagnosztikai módszer kiválasztása a páciens tüneteitől és a klinikai gyanútól függ.