Az antidepresszánsok elengedhetetlen szerepet töltenek be a mentális egészség helyreállításában és fenntartásában, különösen depresszió és más hangulatzavarok esetén. Nem csodaszerként kell tekintenünk rájuk, hanem támogató eszközként, melyek segítenek az agy kémiai egyensúlyának finomhangolásában.
A mentális betegségek gyakran az agyban lévő neurotranszmitterek, például a szerotonin, a noradrenalin és a dopamin szintjének zavaraival hozhatók összefüggésbe. Az antidepresszánsok célja, hogy ezeket a szinteket befolyásolják, ezáltal enyhítve a depresszió, szorongás és más kapcsolódó tüneteket.
Az antidepresszánsok elsődleges célja, hogy a neurotranszmitterek elérhetőségét növeljék az agyban, ezáltal javítva az idegsejtek közötti kommunikációt és stabilizálva a hangulatot.
Fontos hangsúlyozni, hogy az antidepresszánsok hatása nem azonnali. Több hétbe is telhet, mire a betegek jelentős javulást tapasztalnak. Ez az idő szükséges ahhoz, hogy az agy alkalmazkodjon a megváltozott kémiai egyensúlyhoz. A terápia során elengedhetetlen a rendszeres orvosi felügyelet és a pszichoterápia, hiszen az antidepresszánsok önmagukban nem oldják meg a problémákat, hanem lehetővé teszik, hogy a betegek aktívan részt vegyenek a gyógyulási folyamatban.
Az antidepresszánsok típusai eltérő módon hatnak az agyra, és mindegyiknek megvannak a maga előnyei és mellékhatásai. A kezelés megkezdése előtt a szakorvos alaposan felméri a beteg állapotát, és a legmegfelelőbb gyógyszert választja ki, figyelembe véve az egyéni szükségleteket és a lehetséges kockázatokat.
A depresszió neurobiológiai alapjai: A neurotranszmitterek egyensúlya
A depresszió hátterében álló egyik legfontosabb tényező a neurotranszmitterek egyensúlyának felborulása az agyban. Ezek a kémiai hírvivők felelősek az idegsejtek közötti kommunikációért, és kulcsszerepet játszanak a hangulat, az alvás, az étvágy és más fontos funkciók szabályozásában.
Különösen a szerotonin, a noradrenalin és a dopamin nevű neurotranszmitterek alacsony szintjét hozták összefüggésbe a depresszióval. Szerotonin hiányában például szorongás, ingerlékenység és alvászavarok jelentkezhetnek. A noradrenalin a figyelmet, az éberséget és a motivációt befolyásolja, így hiánya fáradtsághoz és érdeklődés elvesztéséhez vezethet. A dopamin pedig a jutalmazó rendszerben játszik szerepet, és alacsony szintje apátiát és örömtelenséget okozhat.
Az antidepresszánsok többsége éppen ezeknek a neurotranszmittereknek a szintjét próbálja helyreállítani az agyban. Például a szelektív szerotonin visszavétel gátlók (SSRI-k) a szerotonin újrafelvételét akadályozzák, így növelve a szerotonin mennyiségét az idegsejtek közötti térben. A noradrenalin-szerotonin visszavétel gátlók (SNRI-k) pedig mind a szerotonin, mind a noradrenalin szintjét emelik.
A depresszió tehát nem csupán egy „rossz nap” sorozata, hanem egy komplex neurobiológiai állapot, amelyben a neurotranszmitterek egyensúlya felborul, és ez befolyásolja a hangulatot, a gondolkodást és a viselkedést.
Fontos megjegyezni, hogy az antidepresszánsok hatása nem azonnali. Általában néhány hét szükséges ahhoz, hogy a neurotranszmitterek szintje stabilizálódjon, és a tünetek enyhüljenek. Az antidepresszánsok szedése mellett a pszichoterápia is fontos szerepet játszik a depresszió kezelésében, mivel segít a betegnek megküzdeni a problémáival és fejleszteni a stresszkezelési technikáit.
Az antidepresszánsok főbb típusai: SSRI, SNRI, triciklusos antidepresszánsok, MAOI
Az antidepresszánsok különböző módokon befolyásolják az agy működését, elsősorban a neurotranszmitterek szintjének szabályozásával. Négy fő csoportjuk a leggyakoribb: az SSRI-k, SNRI-k, triciklusos antidepresszánsok és MAOI-k. Mindegyikük más-más mechanizmussal hat.
Az SSRI-k (szelektív szerotonin visszavétel gátlók) a legszélesebb körben alkalmazott antidepresszánsok közé tartoznak. Működésük lényege, hogy gátolják a szerotonin visszavételét az idegsejtek közötti szinaptikus résből. Ezáltal megnövelik a szerotonin koncentrációját a szinapszisban, ami javítja a hangulatot és csökkenti a depressziós tüneteket. Gyakran alkalmazzák szorongásos zavarok, pánikbetegség és obszesszív-kompulzív zavar (OCD) kezelésére is.
Az SNRI-k (szerotonin-noradrenalin visszavétel gátlók) kettős hatásúak. Az SSRI-khez hasonlóan gátolják a szerotonin visszavételét, de emellett a noradrenalin visszavételét is. A noradrenalin fontos szerepet játszik az éberségben, a koncentrációban és az energiában. Az SNRI-k így mind a szerotonin, mind a noradrenalin szintjét emelik, ami különösen hatékony lehet olyan depressziós betegeknél, akik fáradtságtól és motivációhiánytól is szenvednek. Ezenkívül krónikus fájdalmak, például neuropátiás fájdalom kezelésére is alkalmazzák őket.
A triciklusos antidepresszánsok (TCA-k) régebbi típusú antidepresszánsok. Hasonlóan az SNRI-khez, gátolják a szerotonin és a noradrenalin visszavételét, de emellett más neurotranszmittereket is befolyásolnak, például a hisztamint és az acetilkolint. Emiatt több mellékhatásuk lehet, mint az SSRI-knek és SNRI-knek, például szájszárazság, székrekedés, homályos látás és álmosság. Ma már ritkábban alkalmazzák őket, de bizonyos esetekben, például súlyos depresszió kezelésére még mindig hasznosak lehetnek.
A MAOI-k (monoamin-oxidáz gátlók) a legrégebbi antidepresszánsok közé tartoznak. Úgy hatnak, hogy gátolják a monoamin-oxidáz enzimet, amely lebontja a szerotonint, a noradrenalint és a dopamint az agyban. Ezáltal megnövelik ezeknek a neurotranszmittereknek a szintjét. A MAOI-k hatékonyak lehetnek a depresszió bizonyos formáinak kezelésében, de szigorú diétát igényelnek, mivel kölcsönhatásba léphetnek bizonyos ételekkel és gyógyszerekkel, ami veszélyes vérnyomás-emelkedést okozhat.
A legfontosabb különbség az antidepresszánsok között a hatásmechanizmusukban és a mellékhatás profiljukban rejlik. Az orvos a beteg állapotát és a lehetséges mellékhatásokat figyelembe véve választja ki a legmegfelelőbb antidepresszánst.
Fontos megjegyezni, hogy az antidepresszánsok hatása nem azonnali. Általában 2-4 hétbe telik, mire a tünetek javulni kezdenek. A kezelést az orvos utasításai szerint kell folytatni, még akkor is, ha a tünetek javultak, mivel a hirtelen abbahagyás megvonási tüneteket okozhat.
Szelektív Szerotonin Visszavétel Gátlók (SSRI): Hatásmechanizmus és mellékhatások
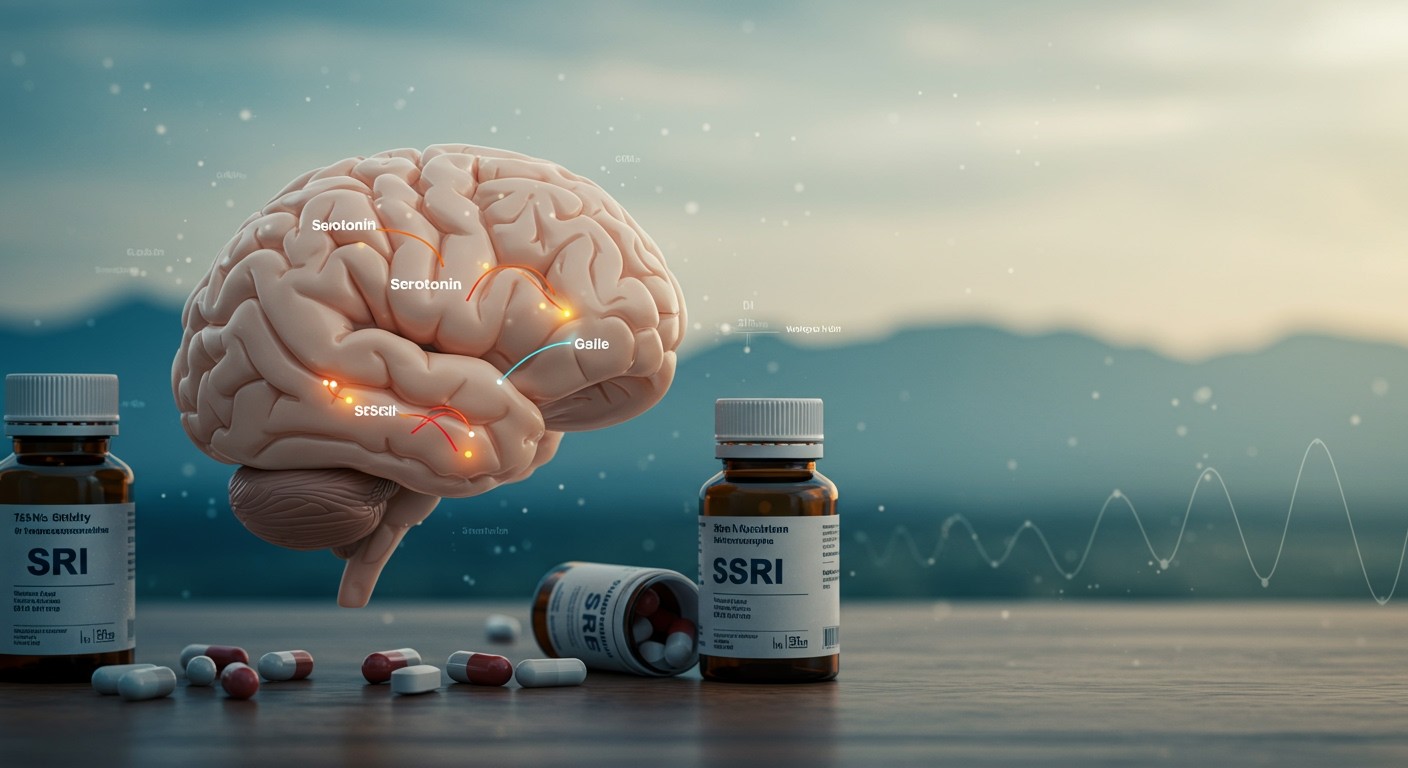
A szelektív szerotonin visszavétel gátlók (SSRI-k) az egyik leggyakrabban felírt antidepresszáns csoport. Hatásuk a szerotonin nevű neurotranszmitterre összpontosul, mely kulcsszerepet játszik a hangulat, az alvás, az étvágy és a szexuális funkciók szabályozásában. Az SSRI-k gátolják a szerotonin visszavételét a szinaptikus résből, ami azt jelenti, hogy több szerotonin marad elérhető az idegsejtek számára.
Ez a megnövekedett szerotonin koncentráció a szinapszisban lehetővé teszi, hogy a szerotonin hosszabb ideig hasson a receptorokra, ezáltal erősítve a szerotonin által közvetített idegi jeleket. A depresszióban szenvedőknél gyakran alacsonyabb a szerotonin szint, ezért az SSRI-k célja, hogy ezt a hiányt pótolják és helyreállítsák a megfelelő idegi működést.
Fontos megjegyezni, hogy az SSRI-k hatása nem azonnali. Általában 2-4 hétbe telik, mire a betegek érezni kezdik a terápiás hatást. Ez azért van, mert az agynak időre van szüksége ahhoz, hogy alkalmazkodjon a megváltozott szerotonin szintekhez.
Mint minden gyógyszernek, az SSRI-knak is lehetnek mellékhatásai. Ezek általában enyhék és átmenetiek, de egyesek számára zavaróak lehetnek. A leggyakoribb mellékhatások közé tartoznak:
- Hányinger
- Álmatlanság vagy álmosság
- Szexuális diszfunkció
- Étvágytalanság
- Szorongás
Ezek a mellékhatások általában az első néhány hétben a legintenzívebbek, és fokozatosan csökkennek a szervezet alkalmazkodásával. Ritkább, de súlyosabb mellékhatások is előfordulhatnak, például a szerotonin szindróma, amely túlzott szerotonin aktivitás következménye. Ezért rendkívül fontos, hogy az SSRI-ket orvosi felügyelet mellett szedjük, és tájékoztassuk orvosunkat minden tapasztalt mellékhatásról.
Az SSRI-k hatásmechanizmusa a szerotonin visszavételének szelektív gátlásán alapul, ami megnöveli a szerotonin elérhetőségét az agyban, ezáltal javítva a hangulatot és csökkentve a depressziós tüneteket.
Az SSRI-k szedésének hirtelen abbahagyása megvonási tüneteket okozhat, ezért fokozatosan kell lecsökkenteni az adagot orvosi utasításra. Az SSRI-k hatékonysága nagyban függ az egyéni tényezőktől, és néha szükség lehet más antidepresszáns típusok kipróbálására vagy az SSRI kombinálására más terápiákkal.
Szerotonin-Noradrenalin Visszavétel Gátlók (SNRI): Hatásmechanizmus és mellékhatások
A Szerotonin-Noradrenalin Visszavétel Gátlók (SNRI-k) az antidepresszánsok egy csoportja, melyek mind a szerotonin, mind a noradrenalin neurotranszmitterek szintjét növelik az agyban. Ezek a neurotranszmitterek kulcsszerepet játszanak a hangulat, az energia, a motiváció és a fájdalomérzékelés szabályozásában. Az SNRI-k úgy fejtik ki hatásukat, hogy gátolják ezeknek a neurotranszmittereknek a visszavételét a szinaptikus résből, ezáltal növelve a rendelkezésre álló mennyiségüket és fokozva a receptorokra gyakorolt hatásukat.
Ez a kettős hatásmechanizmus az SSRI-khez (Szelektív Szerotonin Visszavétel Gátlók) képest szélesebb spektrumú terápiás potenciált biztosít. Az SNRI-k hatékonyak lehetnek olyan depressziós tünetek enyhítésében, mint a fáradtság, az érdeklődés hiánya és a koncentrációs nehézségek, melyekre az SSRI-k kevésbé hatékonyak.
Az SNRI-k gátolják mind a szerotonin, mind a noradrenalin visszavételét, így komplexebb hatást gyakorolnak az agyra, mint az SSRI-k.
Azonban fontos megjegyezni, hogy az SNRI-k szedése mellékhatásokkal járhat. Ezek közé tartozhat a hányinger, szédülés, szájszárazság, álmatlanság, szexuális diszfunkció és a vérnyomás emelkedése. Bizonyos esetekben, különösen a kezelés kezdetén, az SNRI-k szorongást is okozhatnak. A mellékhatások intenzitása egyénenként változó lehet, és függ az adott SNRI típusától, az adagolástól és a beteg egyéni érzékenységétől.
Az SNRI-k hirtelen abbahagyása megvonási tüneteket okozhat, ezért a dózis fokozatos csökkentése ajánlott orvosi felügyelet mellett. Fontos, hogy a betegek tájékoztassák orvosukat minden fennálló egészségügyi problémáról és szedett gyógyszerről az SNRI-kezelés megkezdése előtt.
Triciklusos antidepresszánsok: Működés, előnyök és kockázatok
A triciklusos antidepresszánsok (TCA-k) régebbi típusú antidepresszánsok, amelyek a szerotonin és noradrenalin visszavételének gátlásával fejtik ki hatásukat. Ez azt jelenti, hogy megakadályozzák ezeknek a neurotranszmittereknek a visszaszívódását az idegsejtekbe, ezáltal megnövelve a koncentrációjukat az agyban. A megnövekedett neurotranszmitter-szint hozzájárulhat a hangulat javulásához.
Előnyeik közé tartozik, hogy hatékonyak lehetnek a depresszió bizonyos formáiban, különösen azokban az esetekben, ahol a szorongás is jelen van. Alkalmazhatók krónikus fájdalom kezelésére is, például neuropátiás fájdalom esetén.
Ugyanakkor a TCA-k jelentős mellékhatásokkal rendelkezhetnek, ami korlátozza a használatukat. Gyakori mellékhatások közé tartozik a szájszárazság, székrekedés, homályos látás, vizeletretenció, és a szédülés. Súlyosabb mellékhatások is előfordulhatnak, mint például a szívritmuszavarok, különösen túladagolás esetén.
A TCA-k alkalmazása fokozott óvatosságot igényel, különösen szívproblémákkal, zöldhályoggal vagy prosztata-megnagyobbodással küzdő betegeknél.
Fontos megjegyezni, hogy a TCA-k szedése során az adagolást lassan kell emelni és csökkenteni, hogy elkerüljük a megvonási tüneteket. A kezelés során szoros orvosi felügyelet szükséges a mellékhatások monitorozása és a terápia hatékonyságának felmérése érdekében. Ma már kevésbé használják őket, mint az újabb antidepresszánsokat, de bizonyos esetekben még mindig jó választás lehet.
Monoamin-oxidáz gátlók (MAOI): Alkalmazás és speciális megfontolások
A monoamin-oxidáz gátlók (MAOI-k) az 1950-es években jelentek meg, és a depresszió kezelésének egyik legrégebbi formáját képviselik. Hatásmechanizmusuk azon alapul, hogy gátolják a monoamin-oxidáz (MAO) enzimeket, melyek felelősek a neurotranszmitterek, mint a szerotonin, noradrenalin és dopamin lebontásáért az agyban. Ennek eredményeként ezen neurotranszmitterek szintje megnő, ami javíthatja a hangulatot és a gondolkodást.
Az MAOI-k alkalmazása azonban speciális megfontolásokat igényel. A legfontosabb ezek közül a táplálkozási korlátozások. A MAOI-k szedése alatt kerülni kell a tiraminban gazdag ételeket (pl. érlelt sajtok, füstölt húsok, erjesztett ételek), mivel a tiramin felhalmozódása potenciálisan életveszélyes vérnyomás-emelkedést (hipertóniás krízis) okozhat.
Az MAOI-k és a tiramin kölcsönhatása súlyos egészségügyi kockázatot jelent, ezért a betegeknek szigorúan be kell tartaniuk az orvos által előírt diétás korlátozásokat.
Ezenkívül az MAOI-k kölcsönhatásba léphetnek más gyógyszerekkel is, beleértve bizonyos fájdalomcsillapítókat, megfázás elleni szereket és más antidepresszánsokat. Ezért elengedhetetlen a kezelőorvossal való alapos konzultáció a gyógyszerek szedése előtt és alatt. Bár az újabb antidepresszánsok megjelenésével az MAOI-k használata visszaszorult, bizonyos esetekben, amikor más kezelések nem bizonyultak hatékonynak, még mindig értékes terápiás eszközt jelenthetnek.
Egyéb antidepresszánsok: Mirtazapin, Bupropion, Trazodon

A mirtazapin, bupropion és trazodon a depresszió kezelésére használt egyéb antidepresszánsok közé tartoznak, melyek eltérő mechanizmusokon keresztül hatnak az agyra, befolyásolva a hangulatot és a gondolkodást.
A mirtazapin növeli a noradrenalin és a szerotonin szintjét az agyban, de nem közvetlenül gátolja azok visszavételét, mint az SSRI-k. Ehelyett blokkolja bizonyos receptorokat (alfa-2 adrenerg receptorokat, H1 hisztamin receptorokat és egyes szerotonin receptorokat), ami fokozza ezen neurotranszmitterek hatását. Ez a komplex mechanizmus segíthet a szorongás és az alvászavarok enyhítésében is, ami gyakran társul a depresszióhoz.
A bupropion elsősorban a dopamin és a noradrenalin visszavételét gátolja, ami fokozza ezen neurotranszmitterek aktivitását az agyban. Ezáltal segíthet a motiváció és az energia növelésében, ami különösen hasznos lehet azok számára, akik a depresszió kapcsán fáradtságtól és érdektelenségtől szenvednek. Ezenkívül a bupropion nem befolyásolja a szerotonin szintet jelentősen, ami csökkentheti a szexuális mellékhatások kockázatát.
A trazodon egy szerotonin antagonista és visszavétel gátló (SARI). Bár gátolja a szerotonin visszavételét, elsősorban a szerotonin receptorok blokkolásával fejti ki hatását. Gyakran használják alvászavarok kezelésére is, mivel szedatív hatása van. A trazodon alacsony dózisban gyakran alkalmazzák alvássegítőként, míg magasabb dózisban depresszió kezelésére használják.
Fontos megjegyezni, hogy minden antidepresszáns másképp hat az egyes emberekre, és a megfelelő gyógyszer kiválasztása orvosi konzultációt igényel.
Ezek az „egyéb” antidepresszánsok értékes alternatívát kínálnak azok számára, akik nem reagálnak jól az SSRI-kre vagy SNRI-kre, vagy akiknél bizonyos mellékhatások problémát okoznak.
Az antidepresszánsok hatása a szerotonin rendszerre: Receptorok és transzporterek
Az antidepresszánsok jelentős része a szerotonin rendszeren keresztül fejti ki hatását. Ez a rendszer kulcsszerepet játszik a hangulat, az alvás, az étvágy és a szorongás szabályozásában. A szerotonin (5-HT) egy neurotranszmitter, amely az idegsejtek közötti kommunikációt teszi lehetővé.
Az antidepresszánsok célpontjai elsősorban a szerotonin receptorok és a szerotonin transzporterek. A receptorok a fogadó oldalon helyezkednek el, és a szerotoninhoz kötődve indítanak el egy jelátviteli folyamatot. Számos különböző szerotonin receptor altípus létezik (pl. 5-HT1A, 5-HT2A), melyek mindegyike más-más funkciót lát el.
A szerotonin transzporterek (SERT) felelősek a szerotonin visszavételért az idegsejtekbe, miután az felszabadult. Ez a folyamat szabályozza a szerotonin koncentrációját a szinaptikus résben.
Az antidepresszánsok, mint például a szelektív szerotonin visszavétel gátlók (SSRI-k), a SERT blokkolásával növelik a szerotonin elérhetőségét a szinapszisban.
Ezzel a megnövekedett szerotonin szinttel több receptor aktiválódik, ami idővel a receptorok érzékenységének változásához vezethet. Ez a folyamat hozzájárulhat az antidepresszánsok terápiás hatásához, de a mellékhatásokért is felelős lehet.
Fontos megjegyezni, hogy az antidepresszánsok hatása nem azonnali. A szerotonin rendszer adaptációja időt vesz igénybe, ezért a terápiás hatás általában csak hetek múlva jelentkezik.
Az antidepresszánsok hatása a noradrenalin rendszerre: A figyelem és a motiváció befolyásolása
A noradrenalin egy neurotranszmitter, amely kulcsszerepet játszik a figyelem, a koncentráció és a motiváció szabályozásában. Az antidepresszánsok, különösen az SNRI-k (Szerotonin-Noradrenalin Visszavétel Gátlók), direkt módon befolyásolják a noradrenalin szintjét az agyban. Azáltal, hogy gátolják a noradrenalin visszavételét a szinaptikus résből, megnövelik annak elérhetőségét a neuronok számára.
Ez a megnövekedett noradrenalin szint javíthatja a kognitív funkciókat, mint például a döntéshozatal és a problémamegoldás. Depresszióban gyakran tapasztalható a motiváció hiánya és a koncentrációs nehézségek. Az SNRI-k segíthetnek ezeknek a tüneteknek a kezelésében azáltal, hogy növelik a drive-ot és a fókuszt.
Az antidepresszánsok, amelyek a noradrenalin rendszerre hatnak, nem csupán a hangulatot javítják, hanem jelentősen befolyásolják a kognitív teljesítményt is, elősegítve a hatékonyabb gondolkodást és a célirányos cselekvést.
Fontos megjegyezni, hogy a noradrenalin rendszer túlzott stimulálása szorongáshoz és nyugtalansághoz vezethet. Ezért a megfelelő antidepresszáns kiválasztása és adagolása elengedhetetlen a kívánt terápiás hatás eléréséhez, miközben minimalizáljuk a mellékhatásokat.
Az antidepresszánsok hatása a dopamin rendszerre: A jutalmazás és a motiváció kapcsolata
Bár az antidepresszánsok főként a szerotoninra és a noradrenalinra fókuszálnak, hatásuk kiterjedhet a dopamin rendszerre is. A dopamin kulcsszerepet játszik a jutalmazásban, motivációban és a kellemes érzésekben. Bizonyos antidepresszánsok, például a bupropion, közvetlenül befolyásolják a dopamin szintjét azáltal, hogy gátolják annak visszavételét, ezáltal megnövelve a dopamin elérhetőségét az agyban.
Ez a dopaminerg aktivitás növekedése különösen fontos lehet azoknál a depressziós betegeknél, akiknél a motiváció hiánya, az érdeklődés elvesztése (anhedónia) dominál.
A dopamin rendszer stimulálása segíthet a betegeknek visszanyerni az örömöt a mindennapi tevékenységekből, javítva ezzel a hangulatukat és növelve az aktivitásukat. Ugyanakkor fontos megjegyezni, hogy az antidepresszánsok dopamin rendszerre gyakorolt hatása komplex és egyénenként eltérő lehet, és nem minden antidepresszáns rendelkezik ilyen tulajdonságokkal.
Az antidepresszánsok és a neuroplaszticitás: Az agy alkalmazkodóképességének serkentése
Az antidepresszánsok nem csupán a neurotranszmitterek szintjét befolyásolják, hanem a neuroplaszticitást is serkentik. Ez azt jelenti, hogy az agy képes új idegi kapcsolatok kialakítására és a meglévő kapcsolatok megerősítésére, ami kulcsfontosságú a depresszió leküzdésében.
A depresszió ugyanis gyakran összefügg az agyi struktúrák, például a hippocampus és a prefrontális kéreg térfogatának csökkenésével. Az antidepresszánsok szedése elősegítheti ezen területek regenerálódását és növekedését.
Az antidepresszánsok hatása nem korlátozódik a hangulat azonnali javítására; hosszú távon az agy szerkezetét és működését is pozitívan befolyásolják a neuroplaszticitás serkentésével, ami tartósabb javuláshoz vezethet.
Ez a folyamat azonban időbe telik. Az antidepresszánsok szedésének első heteiben a neurotranszmitter szintek változása érezhető, de a neuroplaszticitás kibontakozásához hosszabb idő szükséges. Éppen ezért fontos a türelem és a kitartás a kezelés során.
A neuroplaszticitás serkentése nem csak gyógyszeres kezeléssel érhető el. Az egészséges életmód, a rendszeres testmozgás, a megfelelő táplálkozás és a kognitív tréningek mind hozzájárulhatnak az agy alkalmazkodóképességének javításához, és kiegészíthetik az antidepresszánsok hatását.
Az antidepresszánsok hatása a hippokampuszra: A memória és a tanulás szerepe
Az antidepresszánsok hatása nem korlátozódik csupán a neurotranszmitterek szintjének befolyásolására; jelentős szerepet játszanak a hippokampusz működésében is. Ez az agyterület kulcsfontosságú a memória kialakításában és a tanulási folyamatokban. A depresszió gyakran jár együtt kognitív problémákkal, beleértve a koncentrációs nehézségeket és a memóriazavart.
A kutatások azt mutatják, hogy a krónikus stressz és a depresszió csökkentheti a hippokampusz térfogatát, ami negatívan befolyásolja a memóriát és a tanulási képességeket. Az antidepresszánsok, különösen az SSRI-k, képesek stimulálni a neurogenezist, azaz új idegsejtek képződését a hippokampuszban.
Ez a neurogenezis hozzájárulhat a hangulat javulásához, a kognitív funkciók helyreállításához és a memória javításához a depressziós betegeknél.
Fontos megjegyezni, hogy az antidepresszánsok hatása a hippokampuszra időbe telik, és a teljes hatás eléréséhez hetekig vagy akár hónapokig tartó kezelésre lehet szükség. A gyógyszeres kezelés mellett a pszichoterápia és az életmódbeli változtatások, mint például a rendszeres testmozgás és a megfelelő táplálkozás, szintén hozzájárulhatnak a hippokampusz egészségének megőrzéséhez és a kognitív funkciók javításához.
Az antidepresszánsok hatása az amigdalára: Az érzelmi reakciók modulálása
Az antidepresszánsok jelentős hatást gyakorolnak az amigdalára, az agy érzelmi központjára. Az amigdala felelős a félelem, szorongás és szomorúság feldolgozásáért. Depresszióban az amigdala gyakran túlműködik, ami fokozott negatív érzelmekhez vezet.
Az antidepresszánsok, különösen az SSRI-k (szelektív szerotonin visszavétel gátlók), befolyásolják az amigdala működését azáltal, hogy növelik a szerotonin elérhetőségét. Ez a megnövekedett szerotonin szint segít csökkenteni az amigdala aktivitását, ezáltal csökkentve a negatív érzelmi reakciókat.
Az antidepresszánsok hosszú távú szedése átalakíthatja az amigdala idegi kapcsolatait, ami tartósabb hangulatjavuláshoz vezethet.
Fontos megjegyezni, hogy ez a folyamat időbe telik. Az antidepresszánsok hatása az amigdalára nem azonnali, hanem fokozatosan alakul ki a kezelés során, ahogy az agy alkalmazkodik a megváltozott szerotonin szintekhez. Ez magyarázza, hogy miért van szükség néhány hétre, mire az antidepresszánsok teljes hatása érvényesül.
Az antidepresszánsok hatása a prefrontális kéregre: A kognitív funkciók javítása
Az antidepresszánsok nem csak a hangulatot befolyásolják, hanem jelentős hatással vannak az agy prefrontális kérgére is, amely a kognitív funkciók központja. Ez a terület felelős a tervezésért, a döntéshozatalért, a problémamegoldásért és a munkamemóriáért. Depresszió esetén a prefrontális kéreg aktivitása gyakran csökken, ami nehézségeket okozhat a koncentrációban és a gondolkodásban.
Az antidepresszánsok, különösen az SSRI-k (szelektív szerotonin visszavétel gátlók) és az SNRI-k (szerotonin-noradrenalin visszavétel gátlók), növelhetik a neurotranszmitterek, mint például a szerotonin és a noradrenalin szintjét a prefrontális kéregben. Ez a növekedés javíthatja a neuronok közötti kommunikációt, ami pozitív hatással lehet a kognitív teljesítményre.
A prefrontális kéreg működésének javítása az antidepresszánsok által kulcsfontosságú a depresszióval járó kognitív diszfunkciók kezelésében és az életminőség javításában.
Fontos megjegyezni, hogy az antidepresszánsok hatása a prefrontális kéregre nem azonnali. Általában több hétbe telik, mire a gyógyszerek kifejtik teljes hatásukat. A kognitív funkciók javulása gyakran párhuzamosan halad a hangulat javulásával, de egyes esetekben a kognitív funkciók javulása megelőzheti a hangulati javulást.
Az antidepresszánsok és a placebo hatás: A várakozás szerepe a gyógyulásban

Az antidepresszánsok hatékonyságának megítélésében a placebo hatás jelentős szerepet játszik. A betegek várakozásai a gyógyulásra, a kezelésbe vetett bizalom, önmagában is javulást eredményezhet. Ez a javulás nem a gyógyszer kémiai hatásának köszönhető, hanem az agyban végbemenő pszichológiai folyamatoknak.
A klinikai vizsgálatok során gyakran tapasztalják, hogy a placebót szedő betegek egy része is javulást mutat, ami rávilágít arra, hogy a gyógyulásba vetett hit komoly befolyással bír a hangulatra és a gondolkodásra.
A placebo hatás ereje abban rejlik, hogy aktiválja az agy saját gyógyító mechanizmusait, befolyásolva a fájdalomérzetet, a hangulatot és akár a kognitív funkciókat is.
Fontos megérteni, hogy a placebo hatás nem „csak a képzelet műve”, hanem valós, mérhető változásokat idéz elő az agyban, például az endorfinok és más neurotranszmitterek szintjének növekedését. Ezért a kezelés során a orvos-beteg kapcsolat minősége és a pozitív elvárások kialakítása kulcsfontosságú a terápia sikerességéhez.
Az antidepresszánsok és a mellékhatások: Gyakori és ritka mellékhatások kezelése
Az antidepresszánsok, bár sokat segíthetnek a hangulat szabályozásában, sajnos mellékhatásokkal is járhatnak. A gyakori mellékhatások közé tartozik a hányinger, az álmatlanság, a szexuális diszfunkció és a súlygyarapodás. Ezek a tünetek általában enyhék és idővel maguktól elmúlnak, de fontos, hogy tájékoztassa orvosát, ha zavarják Önt.
A kezelés során az orvos gyakran javasolhatja az adagolás módosítását, vagy más, hasonló hatású gyógyszerre való átállást. Enyhébb mellékhatások esetén életmódbeli változtatások is segíthetnek, például rendszeres testmozgás, megfelelő táplálkozás és a koffeinbevitel csökkentése.
Ritka, de súlyosabb mellékhatások is előfordulhatnak, mint például a szerotonin szindróma (túlzott szerotonin-szint az agyban), a mánia (bipoláris zavarban szenvedőknél), vagy az öngyilkossági gondolatok (főleg fiatal felnőtteknél a kezelés kezdetén). Ezek azonnali orvosi beavatkozást igényelnek.
A mellékhatások kezelésének kulcsa a szoros együttműködés az orvossal. Ne hagyja abba a gyógyszer szedését orvosi konzultáció nélkül, még akkor sem, ha kellemetlen mellékhatásokat tapasztal.
Fontos megérteni, hogy mindenki másképp reagál az antidepresszánsokra. Ami az egyik embernek jól működik, az a másiknak nem biztos, hogy beválik. A türelem és a nyitott kommunikáció az orvossal elengedhetetlen a megfelelő terápia megtalálásához.
Antidepresszánsok és a szexuális funkciók: Lehetséges megoldások
Az antidepresszánsok, különösen az SSRI-k (szelektív szerotonin visszavétel gátlók), gyakran okoznak szexuális mellékhatásokat, mint például a csökkent libidó, orgazmuszavarok és erekciós problémák. Ez jelentős problémát jelenthet a betegek számára, befolyásolva a terápiához való ragaszkodásukat. Fontos megérteni, hogy ezek a mellékhatások az agyban lévő neurotranszmitterek (mint a szerotonin) egyensúlyának megváltozásával függnek össze.
A kezelés során többféle megoldás létezik a szexuális funkciók javítására. Az orvos mérlegelheti az antidepresszáns dózisának csökkentését, vagy egy másik, potenciálisan kevesebb szexuális mellékhatással járó gyógyszerre való áttérést (pl. bupropion, mirtazapin).
A gyógyszeres kezelés mellett pszichoterápiás módszerek, mint például a kognitív viselkedésterápia (KVT), szintén segíthetnek a szexuális problémák kezelésében, különösen akkor, ha azok pszichés okokra vezethetők vissza.
Ezen kívül egyes esetekben kiegészítő gyógyszereket is lehet alkalmazni a szexuális funkciók javítására, azonban ezek alkalmazása mindenképpen szakorvosi konzultációt igényel. A nyílt kommunikáció az orvossal kulcsfontosságú a megfelelő kezelési stratégia kialakításához.
Antidepresszánsok és a testsúly: Súlygyarapodás vagy fogyás
Az antidepresszánsok hatása a testsúlyra összetett kérdés. Bár a hangulat javítására összpontosítanak, mellékhatásként befolyásolhatják az étvágyat és az anyagcserét. Egyes antidepresszánsok, különösen a triciklusos antidepresszánsok és egyes SSRI-k (szelektív szerotonin visszavétel gátlók), súlygyarapodást okozhatnak. Ez az étvágy növekedésének, a szénhidrátok iránti sóvárgásnak, vagy az anyagcsere lassulásának köszönhető.
Más antidepresszánsok, mint például a bupropion, épp ellenkezőleg, súlycsökkenést idézhetnek elő. Ez az étvágy csökkenésével, vagy az anyagcsere felgyorsulásával magyarázható. Fontos megjegyezni, hogy az egyéni reakciók eltérőek lehetnek.
A testsúlyváltozás mértéke függ az adott antidepresszánstól, az adagolástól, az egyén anyagcseréjétől és életmódjától is.
Ha aggódik a testsúlyváltozás miatt, beszéljen kezelőorvosával. Ő segíthet a megfelelő antidepresszáns kiválasztásában, vagy a dózis módosításában, illetve tanácsot adhat az egészséges táplálkozással és testmozgással kapcsolatban.
Antidepresszánsok és az alvás: Az alvásminőség javítása vagy rontása

Az antidepresszánsok jelentősen befolyásolhatják az alvást, ami fontos tényező a hangulat és a gondolkodás szempontjából. Egyes antidepresszánsok, különösen az SSRI-k (szelektív szerotonin visszavétel gátlók), álmatlanságot okozhatnak, míg mások, például a triciklusos antidepresszánsok, álmosságot idézhetnek elő.
Ez a hatás az agyban található neurotranszmitterekre gyakorolt hatásukkal magyarázható. A szerotonin és a noradrenalin szintjének változása befolyásolja az alvás ciklusait és a REM fázist.
Az alvásminőség javítása vagy rontása az antidepresszáns típusától, az adagolástól és az egyéni érzékenységtől függ.
Az orvosok gyakran figyelembe veszik az alvási szokásokat a megfelelő antidepresszáns kiválasztásakor. Néhány esetben kiegészítő gyógyszereket is felírhatnak az alvás javítására, ha az antidepresszáns önmagában nem oldja meg a problémát.
Az antidepresszánsok és az elvonási tünetek: A fokozatos leépítés fontossága
Az antidepresszánsok hosszú távú szedése az agyban különböző változásokat idézhet elő, amelyek befolyásolják a neurotranszmitter rendszereket. Emiatt az antidepresszánsok hirtelen abbahagyása elvonási tüneteket okozhat, amelyek kellemetlenek és akár ijesztőek is lehetnek.
Ezek a tünetek közé tartozhatnak szédülés, hányinger, álmatlanság, influenzaszerű tünetek, szorongás és ingerlékenység. Fontos tudni, hogy ezek nem a depresszió visszatérései, hanem az agy reakciói a gyógyszer hirtelen hiányára.
A legfontosabb, hogy az antidepresszánsok szedését soha ne hagyja abba hirtelen, hanem mindig konzultáljon kezelőorvosával a fokozatos leépítésről.
A fokozatos leépítés lehetővé teszi az agy számára, hogy alkalmazkodjon a gyógyszer csökkenő dózisához, minimalizálva az elvonási tünetek kockázatát. Az orvos egyénre szabott leépítési tervet fog kidolgozni, figyelembe véve a szedett gyógyszer típusát, a dózist és a kezelés időtartamát. Ne feledje, a türelem és a kezelőorvossal való szoros együttműködés kulcsfontosságú a sikeres és biztonságos leépítéshez.
Antidepresszánsok és a terhesség: Kockázatok és előnyök mérlegelése
Terhesség alatti antidepresszáns szedése komplex döntés, melyet alaposan meg kell fontolni. Az anya mentális egészsége kulcsfontosságú a magzat fejlődése szempontjából is. Kezeletlen depresszió esetén a kockázatok – mint például koraszülés, alacsony születési súly – magasabbak lehetnek.
Ugyanakkor, az antidepresszánsok is hordoznak kockázatokat a terhesség során. Bizonyos készítmények enyhe elvonási tüneteket okozhatnak az újszülöttnél, míg mások ritka esetben súlyosabb fejlődési rendellenességekkel hozhatók összefüggésbe.
A legfontosabb, hogy a kezelőorvos, pszichiáter és a kismama együtt mérlegelje az antidepresszáns szedésének előnyeit és kockázatait, figyelembe véve az anya egyéni állapotát és a rendelkezésre álló alternatív kezelési lehetőségeket.
A döntés meghozatala során a legfrissebb kutatási eredmények figyelembe vétele elengedhetetlen, és a terhesség teljes ideje alatt szoros orvosi felügyelet javasolt.
Antidepresszánsok és a gyermekek, serdülők: Speciális szempontok
Antidepresszánsok alkalmazása gyermekeknél és serdülőknél speciális körültekintést igényel. Az agy fejlődése ebben a korban még zajlik, ezért a gyógyszerek hatásai eltérőek lehetnek, mint felnőtteknél. Fontos figyelembe venni, hogy az antidepresszánsok, különösen a szelektív szerotonin visszavétel gátlók (SSRI-k) alkalmazása növelheti az öngyilkossági gondolatok és viselkedés kockázatát a kezelés kezdeti szakaszában.
Ezért a terápia megkezdésekor és a dózis módosításakor szoros orvosi felügyelet elengedhetetlen.
A szülőknek és gondozóknak tájékozottaknak kell lenniük a lehetséges mellékhatásokról, beleértve a hangulatingadozásokat, az agresszivitást és az alvászavarokat. A gyógyszeres kezelés mellett pszichoterápia, például kognitív viselkedésterápia (CBT), alkalmazása is javasolt lehet a hangulati problémák kezelésére. A kezelés során a gyógyszeres terápia és a pszichoterápia kombinációja gyakran hatékonyabbnak bizonyul.
Az antidepresszánsok és az idős emberek: Gyógyszerkölcsönhatások és adagolás

Idősebb korban az antidepresszánsok használata fokozott figyelmet igényel. A gyógyszerkölcsönhatások kockázata jelentősen megnő, mivel sok idős ember több gyógyszert szed egyszerre. Ez befolyásolhatja az antidepresszánsok hatékonyságát és mellékhatásait.
A máj és a vese működése idővel csökkenhet, ami befolyásolja a gyógyszerek lebontását és kiürülését. Ezért az adagolás gondos beállítása elengedhetetlen. Gyakran alacsonyabb kezdő adag ajánlott, majd fokozatosan emelik, a beteg válaszának megfelelően.
Fontos a rendszeres orvosi felülvizsgálat és a gyógyszerek közötti interakciók ellenőrzése, hogy minimalizáljuk a nem kívánt hatásokat.
Az antidepresszánsok hatása az idős emberek hangulatára és gondolkodására ugyanúgy pozitív lehet, mint a fiatalabbaknál, de a biztonságos alkalmazás érdekében a fentiek betartása kritikus.
Antidepresszánsok és az alkohol: Kölcsönhatások és kockázatok
Az antidepresszánsok és az alkohol együttes fogyasztása kifejezetten veszélyes lehet, mivel mindkettő befolyásolja az agy működését. Az alkohol felerősítheti az antidepresszánsok mellékhatásait, például a szédülést, álmosságot és koncentrációs zavarokat.
Ez a kombináció ronthatja a hangulatot, növelheti a depressziós tüneteket és a szorongást. Egyes antidepresszánsok, különösen a MAOI-k (monoamin-oxidáz gátlók) és az alkohol kölcsönhatása súlyos vérnyomásesést okozhat.
Az antidepresszánsok szedése alatt az alkohol fogyasztása kerülendő! A kölcsönhatás mértéke függ az antidepresszáns típusától, az alkohol mennyiségétől és az egyéni tényezőktől.
Mindenképpen konzultáljon orvosával vagy gyógyszerészével, ha antidepresszánst szed, és kérdése van az alkohol fogyasztásával kapcsolatban.
Antidepresszánsok és más gyógyszerek: Gyógyszerkölcsönhatások elkerülése
Az antidepresszánsok szedése során kiemelten fontos figyelni a gyógyszerkölcsönhatásokra. Mivel az antidepresszánsok az agyban lévő neurotranszmitterek szintjét befolyásolják, kölcsönhatásba léphetnek más gyógyszerekkel, beleértve a vény nélkül kapható készítményeket, táplálékkiegészítőket és gyógynövényeket is.
Bizonyos gyógyszerkombinációk súlyos mellékhatásokat okozhatnak, például szerotonin szindrómát, ami potenciálisan életveszélyes állapot. Ezért mindig tájékoztassa kezelőorvosát minden szedett gyógyszerről, mielőtt antidepresszánst kezdene szedni.
A legfontosabb: Soha ne kezdjen el új gyógyszert szedni anélkül, hogy előzetesen konzultálna orvosával vagy gyógyszerészével, különösen, ha antidepresszánst szed!
Az orvos vagy gyógyszerész ellenőrizni tudja a lehetséges kölcsönhatásokat, és javaslatot tehet a biztonságos gyógyszerkombinációkra, vagy alternatív kezelési lehetőségekre.
Az antidepresszánsok hatékonysága: Klinikai vizsgálatok és metaanalízisek
Az antidepresszánsok hatékonyságát a klinikai vizsgálatok és metaanalízisek alaposan feltérképezik. Ezek a vizsgálatok rendszerint placebo-kontrolláltak, ami azt jelenti, hogy egy csoport antidepresszánst kap, míg egy másik, a kontrollcsoport placebót, azaz hatóanyag nélküli készítményt.
A metaanalízisek, amelyek több klinikai vizsgálat eredményeit összesítik, fontos képet festenek arról, hogy az antidepresszánsok átlagosan mennyire hatékonyak. Az eredmények azt mutatják, hogy az antidepresszánsok a placebóhoz képest szignifikánsan hatékonyabbak a depresszió tüneteinek enyhítésében, különösen a közepesen súlyos és súlyos depresszió esetén.
Fontos azonban megjegyezni, hogy az antidepresszánsok hatékonysága egyénenként változó.
Az egyes antidepresszánsok hatékonysága is eltérő lehet. Egyes vizsgálatok szerint bizonyos antidepresszánsok hatékonyabbak lehetnek másoknál, de ez nagymértékben függ a beteg egyéni jellemzőitől és a depresszió típusától. A klinikai vizsgálatok során figyelembe veszik a mellékhatásokat is, amelyek befolyásolhatják a beteg általános állapotát és a kezelés folytatását.
A metaanalízisek rávilágítanak arra is, hogy az antidepresszánsok hatékonysága a placebo hatáson túl is érvényesül, azonban a placebo hatás mértéke jelentős lehet. Ezért fontos, hogy az antidepresszáns kezelést mindig szakember felügyelje, és a terápia része legyen a pszichoterápia is.
Az antidepresszánsok és a pszichoterápia kombinációja: A komplex kezelés előnyei

Az antidepresszánsok önmagukban hatékonyak lehetnek a depresszió tüneteinek enyhítésében, azonban gyakran a pszichoterápiával kombinálva érik el a legjobb eredményeket. Az antidepresszánsok elsősorban a neurotranszmitterek szintjét befolyásolják az agyban, ami segíthet a hangulat stabilizálásában és a gondolkodási folyamatok javításában. De önmagukban nem feltétlenül oldják meg a depresszió kiváltó okait.
A pszichoterápia, mint például a kognitív viselkedésterápia (KVT), segíthet a páciensnek azonosítani és megváltoztatni azokat a negatív gondolkodási mintákat és viselkedéseket, amelyek hozzájárulnak a depresszióhoz. A terápia emellett eszközöket ad a kezébe a stressz kezelésére és a jövőbeni visszaesések megelőzésére.
A két módszer együttes alkalmazása szinergikus hatást eredményezhet, azaz a két kezelés hatása együtt erősebb, mint külön-külön. Az antidepresszánsok segítenek a tünetek gyors csökkentésében, míg a pszichoterápia hosszú távú megoldásokat kínál a depresszió gyökereinek kezelésére.
Ez a kombinált megközelítés különösen hasznos lehet súlyos depresszió esetén, ahol a tünetek olyan erősek, hogy a páciens nehezen tud részt venni a terápiában. Az antidepresszánsok ebben az esetben segíthetnek a páciensnek abban, hogy jobban tudjon koncentrálni és aktívan részt venni a terápiás üléseken.
Végső soron, a komplex kezelés, amely az antidepresszánsokat és a pszichoterápiát ötvözi, holisztikusabb megközelítést biztosít a depresszió kezelésében, figyelembe véve mind a biológiai, mind a pszichológiai tényezőket.
Az antidepresszánsok alternatívái: Természetes módszerek és kiegészítő terápiák
Ha az antidepresszánsok mellett vagy helyett keres alternatívákat, fontos tudni, hogy a természetes módszerek és kiegészítő terápiák nem helyettesítik a szakszerű orvosi ellátást. Ezek inkább kiegészítő jellegűek lehetnek, és mindig konzultáljon orvosával, mielőtt bármilyen új terápiát elkezdene.
Számos kutatás vizsgálja a fényterápia hatékonyságát szezonális affektív zavar (SAD) esetén. A rendszeres testmozgás, különösen a aerobik gyakorlatok, szintén bizonyítottan javítják a hangulatot és csökkentik a depresszió tüneteit. Emellett a tudatos jelenlétet gyakorló meditáció és mindfulness technikák segíthetnek a stressz kezelésében és a negatív gondolatok csökkentésében.
A megfelelő táplálkozás, beleértve a Omega-3 zsírsavakban gazdag étrendet és a vitaminok, mint a D-vitamin, pótlását, szintén fontos szerepet játszhat a hangulat szabályozásában.
Végül, a pszichoterápia, különösen a kognitív viselkedésterápia (CBT) és a interperszonális terápia (IPT), hatékony módszerek lehetnek a depresszió kezelésére, önmagukban vagy az antidepresszánsokkal kombinálva.
Az antidepresszánsok jövője: Új hatóanyagok és terápiás megközelítések
A jövőben az antidepresszánsok fejlesztése a specifikusabb hatásmechanizmusokra koncentrál. A kutatók olyan új hatóanyagokat vizsgálnak, amelyek a neurotranszmitter rendszerek finomhangolására képesek, minimálisra csökkentve a mellékhatásokat.
Nagy hangsúlyt fektetnek a genetikai tényezők figyelembevételére is, hogy a kezelést személyre szabottabbá tegyék. A cél az, hogy a páciens genetikai profiljához leginkább illeszkedő gyógyszert választhassák ki.
Az új terápiás megközelítések közé tartozik a transzkraniális mágneses stimuláció (TMS) és a mélyagyi stimuláció (DBS), amelyek non-invazív vagy minimálisan invazív módon befolyásolják az agyműködést, és ígéretes alternatívát jelenthetnek a gyógyszeres kezelésre nem reagáló betegek számára.
Ezenkívül a pszichedelikus szerek, mint például a pszilocibin és az MDMA, kontrollált körülmények között végzett terápiás alkalmazása is egyre nagyobb figyelmet kap, bár ezen szerek alkalmazása még kísérleti fázisban van.
Antidepresszáns rezisztencia: Kezelési lehetőségek és stratégiák
Antidepresszáns rezisztencia esetén, amikor a gyógyszeres kezelés nem hozza a várt eredményt, számos kezelési lehetőség áll rendelkezésre. Fontos a diagnózis felülvizsgálata, hogy kizárjuk az esetlegesen fennálló egyéb mentális vagy fizikai betegségeket, melyek befolyásolhatják a depressziót.
A kezelési stratégiák közé tartozhat a gyógyszer váltása egy másik típusú antidepresszánsra, vagy a gyógyszer kombinációja, azaz két különböző hatásmechanizmusú antidepresszáns együttes alkalmazása. Emellett alkalmazhatók gyógyszer-kiegészítő terápiák, például lítium, pajzsmirigyhormon, vagy atipikus antipszichotikumok, melyek fokozhatják az antidepresszáns hatását.
A legfontosabb a személyre szabott kezelés, figyelembe véve a páciens egyéni jellemzőit, a depresszió súlyosságát és a korábbi kezelésekre adott válaszokat.
További lehetőségek közé tartozik a pszichoterápia, különösen a kognitív viselkedésterápia (CBT) és az interperszonális terápia (IPT), melyek segíthetnek a depresszió hátterében álló problémák feldolgozásában. Súlyosabb esetekben, ha a gyógyszeres és pszichoterápiás kezelések nem vezetnek eredményre, szóba jöhet az elektrokonvulzív terápia (ECT), vagy a transzkraniális mágneses stimuláció (TMS).
Antidepresszánsok és a bipoláris zavar: A helyes diagnózis fontossága
Antidepresszánsok hatékonyak lehetnek a depresszió kezelésében, de bipoláris zavar esetén problémákat okozhatnak. A bipoláris zavarban szenvedők depressziós és mániás epizódokat élnek át. Az antidepresszánsok, ha önmagukban alkalmazzák őket, mániát vagy hipomániát válthatnak ki, ami súlyosbíthatja a beteg állapotát.
A helyes diagnózis kulcsfontosságú, mert bipoláris zavarban a hangulatstabilizátorok (pl. lítium, valproát) a megfelelő kezelés, gyakran antidepresszánsokkal kombinálva.
A téves diagnózis és a kizárólagos antidepresszáns kezelés instabilitáshoz, gyakoribb hangulati ingadozásokhoz és a betegség romlásához vezethet. Ezért elengedhetetlen a gondos klinikai értékelés, a kórtörténet alapos feltárása és a megfelelő diagnosztikai eszközök alkalmazása a kezelés megkezdése előtt.
Az antidepresszánsok szedésének időtartama: Mikor lehet abbahagyni?
Az antidepresszánsok szedésének abbahagyása sosem történhet hirtelen, és mindig orvosi felügyelet mellett kell zajlania. A hirtelen abbahagyás elvonási tüneteket okozhat, amelyek nagyon kellemetlenek lehetnek. A gyógyszer szedésének időtartama egyénenként változó, de általában a tünetek megszűnése után még legalább 6-12 hónapig javasolt a szedés.
A döntés az antidepresszánsok abbahagyásáról mindig a beteg és a kezelőorvos közös megegyezésén alapul, figyelembe véve a beteg állapotát, a visszaesés kockázatát és a lehetséges alternatív kezeléseket.
Az abbahagyás fokozatosan történik, a dózis lassan csökkentésével. Ez lehetővé teszi az agy számára, hogy alkalmazkodjon a gyógyszer hiányához. Fontos a rendszeres orvosi kontroll a dóziscsökkentés során, hogy szükség esetén korrigálhassák a tervet. Ha a tünetek visszatérnek a dóziscsökkentés során, az azt jelezheti, hogy a gyógyszer szedését még nem szabad abbahagyni.
Antidepresszánsok és a szuicid hajlam: A kockázatok gondos kezelése
Az antidepresszánsok, bár hatékonyan javíthatják a hangulatot, fokozott odafigyelést igényelnek a kezelés kezdeti szakaszában, különösen fiatalabb pácienseknél. Ennek oka, hogy bizonyos esetekben, főleg a terápia indításakor, átmenetileg növelhetik a szuicid gondolatokat vagy viselkedést.
Ezért kulcsfontosságú a betegek szoros monitorozása az antidepresszáns-kezelés első heteiben, beleértve a rendszeres orvosi kontrollokat és a családtagok/gondozók bevonását a megfigyelésbe.
A kockázat nem mindenkinél jelentkezik, és az előnyök sokszor felülmúlják a lehetséges hátrányokat, de a tudatosság és a proaktív megközelítés elengedhetetlen a biztonságos és hatékony terápia érdekében. A tünetek súlyosbodása vagy szokatlan viselkedés esetén azonnali orvosi segítség szükséges.
Az antidepresszánsok társadalmi megítélése: Stigma és tévhitek
Az antidepresszánsok használatát gyakran övezi stigma és számos tévhit. Sokan úgy gondolják, hogy az antidepresszánsok „boldogságpirulák”, amelyek azonnal megoldják az összes problémát, vagy hogy gyengeség jele, ha valaki gyógyszeres kezelésre szorul. Ez a téves elképzelés elrettenthet embereket attól, hogy segítséget kérjenek, pedig az antidepresszánsok, szakemberi felügyelet mellett, jelentős mértékben javíthatják az életminőséget.
A valóságban az antidepresszánsok nem varázsszerek. Az agy kémiai egyensúlyának finomhangolásával segítik a szerotonin, noradrenalin és dopamin szintjének szabályozását, ami fokozatosan javíthatja a hangulatot és a gondolkodást. Fontos tudni, hogy a kezelés időt vehet igénybe, és gyakran kombinálják pszichoterápiával is.
A legfontosabb, hogy a depresszió egy valós betegség, és az antidepresszánsok egy hatékony kezelési módszer lehetnek, nem pedig ok az ítélkezésre.
A nyílt kommunikáció a mentális egészségről és a kezelési lehetőségekről kulcsfontosságú a stigma csökkentéséhez és a tévhitek eloszlatásához.
Antidepresszánsok és a genetika: A genetikai tényezők szerepe a gyógyszerválaszban
Az antidepresszánsok hatékonysága nagymértékben függ a genetikai adottságainktól. Nem mindenki reagál ugyanúgy ugyanarra a gyógyszerre, és ennek hátterében gyakran genetikai variációk állnak. Ezek a variációk befolyásolhatják a gyógyszer felszívódását, metabolizmusát és a célpont receptorokhoz való kötődését.
Bizonyos gének, például a CYP450 enzimcsalád génjei, kulcsszerepet játszanak a gyógyszerek lebontásában. A genetikai variánsok itt azt jelenthetik, hogy valaki gyorsabban vagy lassabban bontja le az adott antidepresszánst, ami befolyásolja a gyógyszer koncentrációját a szervezetben és ezáltal a hatékonyságát.
A genetikai tesztek segíthetnek az orvosoknak abban, hogy a legmegfelelőbb antidepresszánst válasszák ki a páciens számára, minimalizálva a mellékhatásokat és optimalizálva a terápiás hatást.
Fontos megjegyezni, hogy a genetika csak egy része a képnek. Az életmód, a környezeti tényezők és a pszichés állapot is befolyásolják a gyógyszerválaszt.