A máj az emberi szervezet egyik legfontosabb szerve, mely számos létfontosságú funkciót lát el. Részt vesz az emésztésben, a tápanyagok feldolgozásában és raktározásában, a méregtelenítésben, valamint a vér alvadásában is. A máj termeli a szükséges enzimeket és koleszterint, valamint segít szabályozni a vércukorszintet.
A májbetegségek széles skálán mozognak, a viszonylag ártalmatlan állapotoktól kezdve egészen a súlyos, életveszélyes problémákig. Ezek a betegségek károsíthatják a máj működését, ami komoly egészségügyi következményekkel járhat.
A májbetegségek jelentősége abban rejlik, hogy gyakran hosszú ideig tünetmentesek maradhatnak, ami megnehezíti a korai diagnózist és kezelést. Ezért kiemelten fontos a megelőzés, a rendszeres orvosi ellenőrzés, és a kockázati tényezők minimalizálása.
A májbetegségek kialakulásához számos tényező hozzájárulhat, beleértve a vírusos fertőzéseket (hepatitis A, B, C), az alkoholfogyasztást, az elhízást, a genetikai hajlamot, valamint bizonyos gyógyszereket és mérgező anyagokat. Fontos tudni, hogy a máj képes regenerálódni, azonban a tartós károsodás visszafordíthatatlan lehet.
A májproblémák korai felismerése és kezelése kulcsfontosságú a súlyosabb szövődmények elkerülése érdekében. A következőkben a leggyakoribb tüneteket és a hatékony kezelési módokat mutatjuk be, hogy segítsünk Önnek megőrizni mája egészségét.
A máj anatómiája és fiziológiája
A máj, testünk legnagyobb belső szerve, a hasüreg jobb felső részében helyezkedik el, közvetlenül a rekeszizom alatt. Jelentős méretű, átlagosan 1.2-1.5 kg súlyú, és ék alakú. Anatómiailag két fő lebenyre osztható: a jobb és a bal lebenyre, melyeket a ligamentum falciforme választ el. Ezen kívül találhatók kisebb lebenyek is, mint például a lobus caudatus és a lobus quadratus.
A máj kettős vérellátással rendelkezik. Egyrészt a vena portae (kapuvéna) szállítja a tápanyagokban gazdag, de oxigénben szegény vért a gyomorból, a belekből, a lépből és a hasnyálmirigyből. Másrészt az arteria hepatica (májartéria) látja el oxigénnel dús vérrel. Ez a kettős vérellátás elengedhetetlen a máj működéséhez.
A máj alapvető működési egységei a májsejtek (hepatociták). Ezek a sejtek elrendeződve alkotják a máj lebenykéit (lobulusokat), melyek hatszög alakú struktúrák. A lebenykék közepén található a vena centralis (központi véna), mely összegyűjti a vért a lebenykékből és továbbítja a máj vénáiba.
A máj számos létfontosságú funkciót lát el. Ezek közé tartozik:
- A méregtelenítés: a máj semlegesíti a káros anyagokat, gyógyszereket és méreganyagokat.
- A fehérjeszintézis: a máj termeli a véralvadáshoz szükséges fehérjéket, albumint és más fontos fehérjéket.
- Az epe termelése: az epe segíti a zsírok emésztését és felszívódását.
- A glikogén tárolása: a máj glikogén formájában tárolja a glükózt, és szükség esetén felszabadítja azt a vérbe.
- A hormonok lebontása: a máj lebontja a hormonokat, ezzel szabályozva a hormonális egyensúlyt.
A máj rendkívüli regenerációs képességgel rendelkezik, ami azt jelenti, hogy bizonyos mértékig képes helyreállítani saját magát károsodás után. Ez a képesség azonban korlátozott, és tartós károsodás esetén a máj működése súlyosan károsodhat.
A máj fiziológiás működése elengedhetetlen a szervezet homeosztázisának fenntartásához. A májbetegségek, melyek a máj anatómiájának vagy fiziológiájának károsodásával járnak, súlyos egészségügyi problémákat okozhatnak.
A májbetegségek okai: Átfogó áttekintés
A májbetegségek hátterében számos különböző ok állhat, melyek mindegyike befolyásolhatja a máj működését és egészségét. Ezek az okok széles skálán mozognak, a fertőzésektől kezdve az örökletes rendellenességeken át az életmódbeli tényezőkig.
Vírusos fertőzések gyakran okoznak májgyulladást, azaz hepatitist. A hepatitis A, B és C vírusok a leggyakoribb kiváltó okok. A hepatitis A általában enyhe lefolyású, de a B és C típus krónikussá válhat, és hosszú távon májcirrózishoz vagy májrákhoz vezethet.
Az alkohol túlzott fogyasztása az egyik leggyakoribb oka a májkárosodásnak. Az alkoholos májbetegség különböző stádiumokon keresztül alakul ki, kezdve a zsírmájtól a májgyulladáson át a májcirrózisig.
Az elhízás is jelentős kockázati tényező, mivel a felesleges zsír lerakódhat a májban, ami nem alkoholos zsírmájbetegséghez (NAFLD) vezethet. Ez a betegség, ha nem kezelik, szintén májcirrózishoz vezethet.
Egyes gyógyszerek és táplálékkiegészítők toxikusak lehetnek a májra, különösen nagy dózisban vagy hosszú távon alkalmazva. Fontos, hogy minden gyógyszert orvosi felügyelet mellett szedjünk, és tájékoztassuk orvosunkat az összes szedett táplálékkiegészítőről.
Örökletes betegségek, mint például a hemokromatózis (vasszint túl magas a szervezetben) vagy a Wilson-kór (rézszint túl magas a szervezetben), szintén károsíthatják a májat. Ezek a betegségek genetikai eredetűek, és speciális kezelést igényelnek.
A májbetegségek kialakulásában az életmódbeli tényezők, a genetikai hajlam és a környezeti hatások komplex kölcsönhatása játszik szerepet.
Bizonyos autoimmun betegségek, mint például az autoimmun hepatitis vagy a primer biliáris kolangitis (PBC), szintén májkárosodást okozhatnak. Ezekben a betegségekben az immunrendszer tévesen a májat támadja meg.
Végül, a epeúti elzáródások, például epekövek vagy tumorok okozta elzáródások is májkárosodáshoz vezethetnek, mivel az epe nem tud megfelelően kiürülni a májból.
Alkoholos májbetegség: Kialakulás, stádiumok és kockázati tényezők
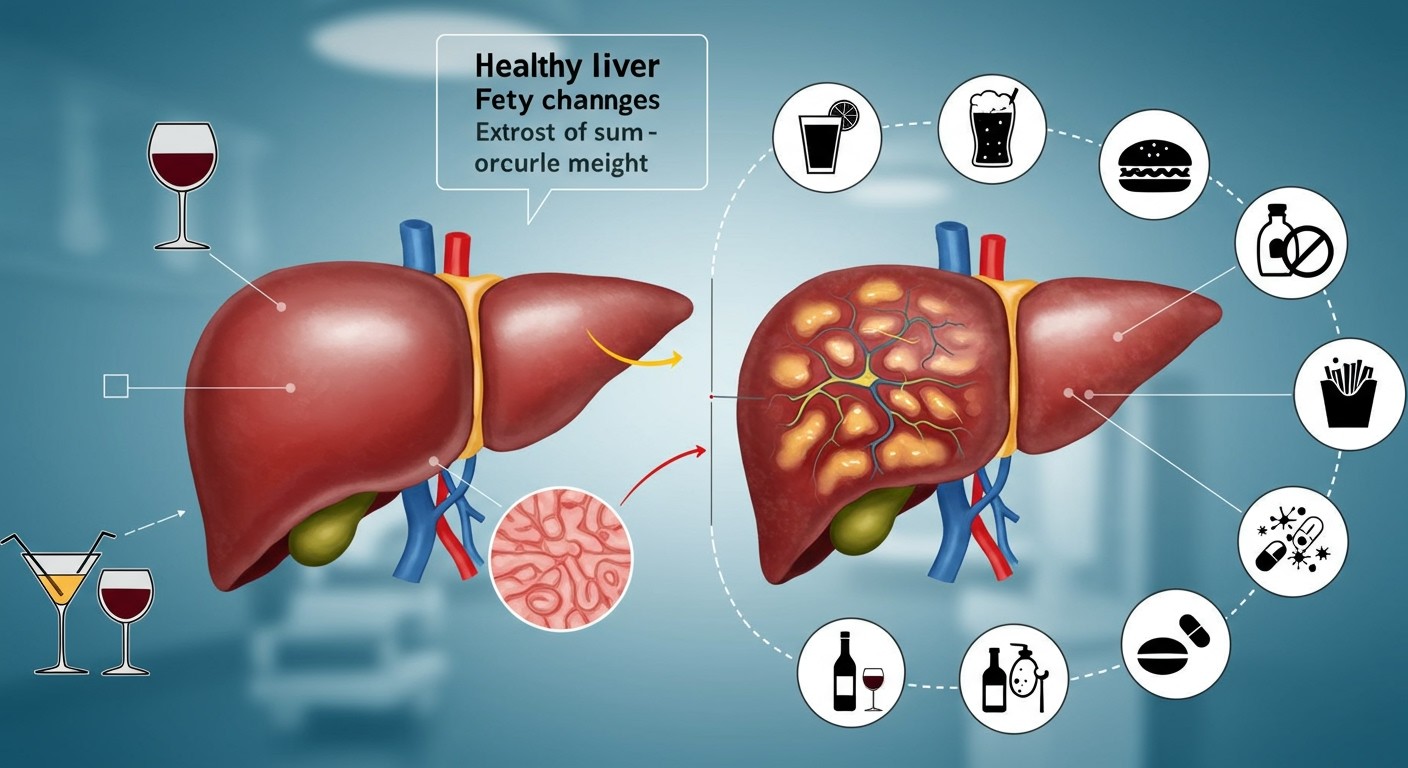
Az alkoholos májbetegség (ALD) a krónikus alkoholfogyasztás következtében kialakuló májkárosodás. A folyamat általában lassan, fokozatosan zajlik, és több stádiumon keresztül fejlődik ki. Fontos megjegyezni, hogy nem minden alkoholt fogyasztó személy szenved alkoholos májbetegségben, a kockázatot számos tényező befolyásolja.
A kialakulás első fázisa az alkoholos májzsírosodás (steatosis). Ebben a stádiumban a májsejtekben zsír halmozódik fel. Gyakran tünetmentes, de a máj megnagyobbodhat. A jó hír az, hogy ez a stádium reverzibilis, azaz az alkoholfogyasztás abbahagyásával a máj regenerálódhat.
Amennyiben az alkoholfogyasztás folytatódik, a májgyulladás (alkoholos hepatitis) alakulhat ki. Ez a stádium már komolyabb tünetekkel járhat, mint például hasi fájdalom, étvágytalanság, hányinger, sárgaság (a bőr és a szemfehérje sárgás elszíneződése), és láz.
A legvégső stádium a májcirrózis, ami a máj visszafordíthatatlan károsodását jelenti. A májsejtek helyét kötőszövet veszi át, ami rontja a máj működését. A májcirrózis szövődményei közé tartozik a hasvízkór (ascites), a vérhányás (varicositas ruptura), az encephalopathia (agyi működészavar), és a májrák.
Az alkoholos májbetegség kialakulásában a legfontosabb kockázati tényező a hosszú távú, nagy mennyiségű alkoholfogyasztás.
A kockázati tényezők közé tartozik továbbá a nem (nők érzékenyebbek), a genetikai hajlam, az elhízás, a hepatitis C fertőzés, és bizonyos gyógyszerek szedése.
- Nők: A nők szervezete általában kevesebb alkoholt képes tolerálni, mint a férfiaké.
- Genetika: A családi hajlam növelheti a kockázatot.
- Elhízás: Az elhízás önmagában is károsíthatja a májat, és fokozhatja az alkohol hatását.
A diagnózis felállítása vérvizsgálatokkal, képalkotó eljárásokkal (ultrahang, CT, MRI) és esetenként májbiopsziával történik. A kezelés alapja az alkoholfogyasztás teljes abbahagyása. Ezen kívül szükség lehet gyógyszeres kezelésre, táplálkozási tanácsadásra, és súlyos esetekben májátültetésre.
Nem alkoholos zsírmájbetegség (NAFLD) és nem alkoholos steatohepatitis (NASH)
A nem alkoholos zsírmájbetegség (NAFLD) és a nem alkoholos steatohepatitis (NASH) egyre gyakoribb májproblémák világszerte, különösen a fejlett országokban. A NAFLD lényegében a májban felhalmozódó túlzott mennyiségű zsír, mely nem az alkoholfogyasztás következménye. A NASH pedig a NAFLD egy súlyosabb formája, ahol a zsíros máj gyulladásban van, és májkárosodás alakul ki.
A NAFLD és a NASH kialakulásának pontos okai nem teljesen tisztázottak, de összefüggésben állnak az elhízással, a 2-es típusú cukorbetegséggel, a magas vérnyomással és a magas koleszterinszinttel. Gyakran tünetmentesek, ezért is nevezik „csendes betegségnek”. Azonban, ha tünetek jelentkeznek, azok lehetnek:
- Fáradtság
- Hasi diszkomfort érzés a jobb bordaív alatt
- Enyhe májnagyobbodás
A diagnózis általában vérvizsgálatokkal (májenzimek emelkedése) és képalkotó eljárásokkal (ultrahang, CT, MRI) történik. A májbiopszia a legbiztosabb módja a NASH diagnosztizálásának és a májkárosodás mértékének megállapításának.
A NAFLD és a NASH kezelése elsősorban az életmódváltásra fókuszál. Ez magában foglalja a fogyást (ha a beteg túlsúlyos vagy elhízott), a egészséges táplálkozást (zsírszegény, rostban gazdag étrend), és a rendszeres testmozgást.
A legfontosabb a testsúlycsökkentés és az életmódváltás, mivel ezek a leghatékonyabb módszerek a máj állapotának javítására a NAFLD és NASH esetén.
Gyógyszeres kezelés is alkalmazható bizonyos esetekben, különösen ha a betegnek cukorbetegsége, magas koleszterinszintje vagy egyéb társbetegségei vannak. A pioglitazon és az E-vitamin esetenként alkalmazható a NASH kezelésére, de használatuk előtt konzultáljon orvosával. Jelenleg is folynak kutatások új gyógyszerek kifejlesztésére a NAFLD és NASH kezelésére.
Fontos a rendszeres orvosi ellenőrzés a máj állapotának monitorozása érdekében, különösen a NASH-ban szenvedő betegeknél, mivel a kezeletlen NASH májcirrózishoz és májrákhoz vezethet.
Vírusos hepatitis: A, B, C, D, E típusok
A vírusos hepatitis, vagy májgyulladás, a máj gyulladásos megbetegedése, melyet különböző vírusok okozhatnak. A leggyakoribb típusok az A, B, C, D és E hepatitis vírusok (HAV, HBV, HCV, HDV, HEV). Minden típusnak más a terjedési módja, a lefolyása és a kezelése.
A hepatitis A (HAV): Általában szennyezett étellel vagy vízzel terjed, leginkább rossz higiénés körülmények között. Jellemzően akut megbetegedést okoz, ami azt jelenti, hogy hirtelen kezdődik, és a legtöbb esetben magától elmúlik. A tünetek közé tartozhat láz, fáradtság, étvágytalanság, hányinger, hányás, hasi fájdalom és sárgaság (a bőr és a szemfehérje sárgás elszíneződése). Nincs krónikus formája. A megelőzésben a megfelelő higiéné és a védőoltás játszik kulcsszerepet.
A hepatitis B (HBV): Vérrel, testnedvekkel (pl. sperma, hüvelyváladék) terjed, leggyakrabban szexuális úton, fertőzött tűvel vagy vertikálisan, anyáról gyermekre a szülés során. A HBV okozhat akut és krónikus fertőzést is. A krónikus hepatitis B hosszú távon májkárosodáshoz, cirrózishoz (májzsugorodáshoz) és májrákhoz vezethet. A védőoltás rendkívül hatékony a megelőzésben. A krónikus HBV kezelése antivirális gyógyszerekkel történik.
A hepatitis C (HCV): Leggyakrabban vérrel terjed, például közös tűhasználat során (drogfogyasztók körében). Ritkábban szexuális úton vagy anyáról gyermekre is átterjedhet. A HCV fertőzés gyakran tünetmentes, ezért sokan nem is tudják, hogy fertőzöttek. Azonban az esetek többségében krónikus fertőzés alakul ki, ami hosszú távon májkárosodáshoz, cirrózishoz és májrákhoz vezethet. A HCV kezelésére hatékony antivirális gyógyszerek állnak rendelkezésre, melyekkel a fertőzés a legtöbb esetben gyógyítható.
A hepatitis D (HDV): Csak akkor alakulhat ki, ha valaki már fertőzött hepatitis B vírussal. A HDV ugyanis a HBV segítségével képes szaporodni és fertőzni a májsejteket. A HDV fertőzés súlyosbíthatja a HBV okozta májkárosodást. A megelőzés a hepatitis B elleni védőoltással történik, mivel a HDV nem tud megtelepedni HBV fertőzés nélkül.
A hepatitis E (HEV): Hasonlóan a hepatitis A-hoz, leginkább szennyezett vízzel vagy étellel terjed, leginkább rossz higiénés körülmények között. Általában akut megbetegedést okoz, és a legtöbb esetben magától elmúlik. Veszélyes lehet terhes nők számára, mivel súlyos májkárosodást okozhat. Krónikus formája ritka, leginkább immunhiányos betegeknél fordulhat elő. A megelőzésben a megfelelő higiéné és a tiszta ivóvíz fogyasztása játszik kulcsszerepet.
A vírusos hepatitis korai felismerése és megfelelő kezelése elengedhetetlen a súlyos májkárosodás elkerülése érdekében.
Fontos, hogy a vírusos hepatitis gyanúja esetén orvoshoz forduljunk, aki a megfelelő diagnosztikai vizsgálatok elvégzése után meghatározza a szükséges kezelést és megelőzési stratégiákat.
Autoimmun májbetegségek: Primer biliaris cholangitis (PBC) és autoimmun hepatitis (AIH)
Az autoimmun májbetegségek csoportjába tartozik a Primer Biliaris Cholangitis (PBC) és az Autoimmun Hepatitis (AIH). Mindkettőnél a szervezet immunrendszere támadja meg a májat, ami gyulladáshoz és májkárosodáshoz vezet.
A PBC elsősorban a kis epevezetékeket érinti a májon belül. A betegség lassan, fokozatosan alakul ki. A leggyakoribb tünetek közé tartozik a fáradtság, a viszketés (pruritus) és a száraz szem és száj. Később sárgaság, hasi fájdalom és folyadékgyülem (ascites) is jelentkezhet.
Az AIH a májsejteket (hepatocytákat) támadja. Ez a betegség hirtelen is kezdődhet, akut májgyulladást okozva, de krónikus formája is létezik. Tünetei változatosak: fáradtság, sárgaság, étvágytalanság, hasi fájdalom, ízületi fájdalmak és bőrkiütések. Nőknél gyakrabban fordul elő, mint férfiaknál.
Az autoimmun májbetegségek korai diagnózisa és kezelése kulcsfontosságú a májkárosodás lassításában és a szövődmények megelőzésében.
A PBC kezelésére a leggyakrabban használt gyógyszer az ursodeoxikólsav (UDCA), mely lassítja a betegség progresszióját. Az AIH kezelése általában immunszupresszív gyógyszerekkel történik, mint például a prednizolon és az azatioprin. Ezek a gyógyszerek elnyomják az immunrendszert, csökkentve a májgyulladást.
Fontos a rendszeres orvosi ellenőrzés és a májfunkciós értékek monitorozása mindkét betegség esetén. Súlyos esetekben májátültetés válhat szükségessé.
Gyógyszer okozta májkárosodás (DILI): Gyógyszerek és mechanizmusok
A gyógyszer okozta májkárosodás (Drug-Induced Liver Injury, DILI) a májbetegségek egy jelentős formája, melyet számos gyógyszer és étrend-kiegészítő okozhat. A károsodás mechanizmusa rendkívül változatos lehet, függően a konkrét szertől és az egyéni érzékenységtől.
Egyes gyógyszerek közvetlenül toxikusak a májsejtekre (hepatotoxicitás), míg mások immunmediált reakciót váltanak ki, mely a máj gyulladásához és károsodásához vezet. Például, a paracetamol túladagolása gyakran okoz direkt hepatotoxicitást, míg egyes antibiotikumok (pl. amoxicillin-klavulánsav) idioszinkráziás, azaz előre nem látható, immunmediált májkárosodást idézhetnek elő.
Számos gyógyszercsoport köthető DILI-hez, beleértve a fájdalomcsillapítókat, antibiotikumokat, gombaellenes szereket, koleszterinszint-csökkentőket és a növényi eredetű készítményeket. Fontos megjegyezni, hogy a dózis, a kezelés időtartama és az egyéni genetikai hajlam is befolyásolja a DILI kialakulásának kockázatát.
A DILI diagnosztizálása kihívást jelenthet, mivel a tünetek változatosak (fáradtság, hányinger, hasi fájdalom, sárgaság) és a májkárosodás egyéb okait is ki kell zárni.
A kezelés elsődleges célja a károsító gyógyszer azonnali leállítása. Súlyos esetekben májtranszplantáció is szükségessé válhat. A korai felismerés és a megfelelő kezelés kulcsfontosságú a DILI kimenetelének javításához.
Genetikai májbetegségek: Hemokromatózis, Wilson-kór, alfa-1 antitripszin hiány
A genetikai májbetegségek olyan állapotok, amelyek öröklött génhibák következtében alakulnak ki, és májkárosodáshoz vezetnek. Három gyakori példa a hemokromatózis, a Wilson-kór és az alfa-1 antitripszin hiány.
A hemokromatózis a vas anyagcserezavara, amelynek során a szervezet túlzott mennyiségű vasat szív fel az élelmiszerekből, és tárolja azt a májban, szívben és más szervekben. Kezeletlenül májcirrózishoz, diabéteszhez, szívproblémákhoz és ízületi fájdalmakhoz vezethet. A korai diagnózis és a rendszeres vércsapolás (flebotómia) kulcsfontosságú a betegség progressziójának lassításában és a szövődmények megelőzésében.
A Wilson-kór a réz anyagcserezavara, amelynek során a réz felhalmozódik a májban, az agyban és más szervekben. Tünetei a májkárosodástól (sárgaság, hasi fájdalom) kezdve a neurológiai problémákig (remegés, koordinációs zavarok, viselkedési változások) terjedhetnek. A diagnózis a rézszint mérésén, májbiopszián és genetikai vizsgálatokon alapul. A kezelés célja a rézszint csökkentése gyógyszerekkel, például penicillaminnal vagy trientinnel, valamint a rézben gazdag élelmiszerek elkerülése.
Az alfa-1 antitripszin hiány egy olyan genetikai rendellenesség, amely az alfa-1 antitripszin (AAT) nevű fehérje hiányát okozza. Az AAT a májban termelődik, és a tüdőt védi a károsodástól. Hiánya májbetegségekhez (cirrózis, májrák) és tüdőemfisémához vezethet. A májbetegség tünetei közé tartozik a sárgaság, a hasi fájdalom és a duzzanat. A kezelés a tünetek enyhítésére és a szövődmények megelőzésére irányul. Májtranszplantáció válhat szükségessé súlyos májkárosodás esetén.
A genetikai májbetegségek korai felismerése és megfelelő kezelése elengedhetetlen a betegség progressziójának lassításához és a súlyos szövődmények megelőzéséhez.
Fontos megjegyezni, hogy a genetikai májbetegségek tünetei változatosak lehetnek, és nem mindenkinél jelentkeznek azonos módon. A diagnózis felállítása szakorvosi vizsgálatot igényel.
A májcirrózis kialakulása és szövődményei
A májcirrózis egy súlyos, visszafordíthatatlan állapot, mely a májsejtek károsodása és hegesedése következtében alakul ki. A leggyakoribb okok közé tartozik a krónikus alkoholizmus, a hepatitis B és C vírusfertőzés, valamint a nem alkoholos zsírmájbetegség (NAFLD). A májcirrózis kialakulása egy lassú, fokozatos folyamat, mely során a máj normál szövete fibrózissá alakul, ami akadályozza a máj normál működését.
A májcirrózis számos szövődménnyel járhat, melyek jelentősen rontják a beteg életminőségét és életkilátásait. Ezek közé tartozik:
- Ascites: Folyadékgyülem a hasüregben, mely puffadást és kényelmetlenséget okoz.
- Vérző varixok: A nyelőcsőben és a gyomorban kialakuló kitágult vénák, melyek könnyen megrepedhetnek és súlyos vérzést okozhatnak.
- Hepaticus encephalopathia: A máj nem képes eltávolítani a vérből a méreganyagokat, ami az agy működési zavarát okozza, ami zavartsághoz, aluszékonysághoz, sőt kómához is vezethet.
- Májrák (hepatocellularis carcinoma): A májcirrózis növeli a májrák kialakulásának kockázatát.
- Spontán bakteriális peritonitis (SBP): A hasüregben lévő folyadék fertőzése.
- Hepatorenalis szindróma (HRS): A májcirrózis súlyos szövődménye, mely veseelégtelenséghez vezet.
A májcirrózis nem gyógyítható, de a kezelés célja a tünetek enyhítése, a szövődmények megelőzése és a máj további károsodásának lassítása.
A kezelési módok magukban foglalhatják a diétás változtatásokat (pl. sóbevitel korlátozása ascites esetén), gyógyszeres terápiát (pl. diuretikumok ascites kezelésére, laktulóz hepaticus encephalopathia esetén), endoszkópos beavatkozásokat (pl. varixok kezelése) és súlyos esetekben májátültetést. A legfontosabb a kiváltó ok kezelése (pl. alkohol elhagyása, vírusellenes terápia hepatitis esetén) és a rendszeres orvosi ellenőrzés a szövődmények korai felismerése és kezelése érdekében.
A májdaganatok: Primer és szekunder májdaganatok
A májdaganatok két fő csoportra oszthatók: primer és szekunder daganatokra. A primer májdaganatok a máj saját sejtjeiből indulnak ki, míg a szekunder, vagy áttétes májdaganatok más szervekből, például a vastagbélből, tüdőből vagy mellből terjednek át a májba.
A primer májdaganatok leggyakoribb típusa a hepatocellularis carcinoma (HCC), amely gyakran májcirrózis talaján alakul ki. Ritkább formák közé tartozik a cholangiocarcinoma (epevezetékrák) és a hepatoblastoma (gyermekkori májdaganat).
A szekunder májdaganatok jóval gyakoribbak, mint a primer daganatok. Ebben az esetben a daganatsejtek a véráram vagy a nyirokrendszer útján jutnak a májba, ahol újabb daganatos gócokat képeznek. A máj szűrő szerepe miatt gyakran érintett a más szervekből származó áttétekkel.
A májdaganatok kezelése nagymértékben függ a daganat típusától, stádiumától és a beteg általános egészségi állapotától.
A kezelési lehetőségek közé tartozik a sebészi eltávolítás (resectio), a májátültetés, a kemoterápia, a sugárkezelés, a célzott terápiák és az immunterápia. A TACE (transarterialis chemoembolizáció) egy speciális eljárás, mely során a daganatot tápláló erekbe juttatnak kemoterápiás szert, ezzel célzottan pusztítva a daganatsejteket.
Fontos megjegyezni, hogy a májdaganatok korai felismerése kulcsfontosságú a sikeres kezeléshez. A rendszeres szűrővizsgálatok, különösen a májcirrózisban szenvedők számára, jelentősen javíthatják a prognózist.
A májbetegségek leggyakoribb tünetei: Sárgaság, fáradtság, hasi fájdalom
A májbetegségek gyakran alattomosan alakulnak ki, és kezdetben enyhe, nem specifikus tüneteket okoznak. Fontos azonban figyelni a testünk jelzéseire, mert a korai felismerés jelentősen javíthatja a gyógyulási esélyeket.
Sárgaság: Ez a bőr és a szemfehérje sárgás elszíneződése, ami a bilirubin nevű epefesték felhalmozódása miatt alakul ki a vérben. A máj nem képes megfelelően feldolgozni a bilirubint, ami így a szövetekben rakódik le. A sárgaság nem minden esetben jelenti májbetegséget, de mindenképpen orvosi kivizsgálást igényel.
Fáradtság: A krónikus fáradtság, a kimerültség érzése, ami pihenéssel sem múlik, a májbetegségek egyik leggyakoribb tünete. A máj fontos szerepet játszik a méregtelenítésben és az energia-anyagcserében, így ha nem működik megfelelően, az a szervezet energiaszintjének csökkenéséhez vezethet. Ez a fáradtság sokszor intenzívebb, mint egy egyszerű kimerültség, és jelentősen befolyásolja a mindennapi tevékenységeket.
Hasi fájdalom: A máj megnagyobbodása vagy gyulladása tompa, nyomó érzést okozhat a has jobb felső részében. A fájdalom lehet állandó vagy időszakos, és étkezés után fokozódhat. Fontos megjegyezni, hogy a hasi fájdalom egyéb okokból is kialakulhat, de ha a jobb oldalon jelentkezik, és a fent említett tünetekkel is társul, akkor májproblémára is gondolni kell.
A sárgaság, a krónikus fáradtság és a jobb oldali hasi fájdalom együttes jelentkezése erősen utal májbetegségre, és azonnali orvosi vizsgálatot tesz szükségessé.
Egyéb, kevésbé gyakori, de szintén figyelmeztető jelek lehetnek a viszketés, a vizelet sötét elszíneződése, a széklet világosabbá válása, a hányinger és a hányás.
További gyakori tünetek: Vizelet és széklet elszíneződése, viszketés, ödéma
A májbetegségek gyakran okoznak olyan tüneteket, melyek a vizelet és széklet színében, a bőrön, illetve a testnedvek eloszlásában mutatkoznak meg.
Sötét vizelet és világos széklet: A vizelet sötétbarna színe, ami a kóla színére emlékeztet, valamint a széklet agyagszínű vagy sápadt megjelenése a bilirubin anyagcsere zavarára utalhat. A bilirubin egy epefesték, melynek kiválasztása a máj feladata. Ha a máj nem tudja megfelelően feldolgozni és kiválasztani a bilirubint, az felhalmozódik a vérben, ami a vizelet elszíneződéséhez vezet. A széklet színe pedig azért változik meg, mert kevesebb bilirubin jut bele.
Viszketés (pruritus): A májbetegségekkel összefüggő viszketés oka gyakran az, hogy az epe sói felhalmozódnak a bőr alatt. Ez a viszketés lehet enyhe, de akár elviselhetetlen is, és jelentősen ronthatja az életminőséget. Fontos tudni, hogy a viszketés nem mindig jár kiütéssel.
A vizelet és széklet színének megváltozása, valamint a viszketés komoly májproblémákra utalhat, ezért orvoshoz kell fordulni!
Ödéma (vizenyő): A lábakon, bokákon vagy a hasüregben (ascites) megjelenő ödéma a máj által termelt albumin nevű fehérje hiányára vezethető vissza. Az albumin fontos szerepet játszik a vér ozmotikus nyomásának fenntartásában. Ha a máj nem termel elegendő albumint, a folyadék kiszivárog a vérerekből a szövetek közé, ami ödémához vezet.
Fontos megjegyezni, hogy ezek a tünetek más betegségekkel is összefügghetnek, ezért a pontos diagnózis felállításához mindenképpen orvosi vizsgálat szükséges.
Ritkább tünetek és jelek: Aszcitesz, vérhányás, mentális zavarok
A májbetegségek előrehaladottabb stádiumában ritkább, de súlyosabb tünetek is jelentkezhetnek. Ezek a jelek komoly figyelmeztető jelek, és azonnali orvosi beavatkozást igényelnek.
Az aszcitesz a hasüregben felgyülemlő folyadék, ami a máj által termelt alacsony fehérjetartalom és a portális hipertónia (a májba vezető érben megnövekedett nyomás) következménye. Ez a has megnagyobbodásához, nehézlégzéshez és kényelmetlenséghez vezethet. A kezelése általában diuretikumokkal (vízhajtókkal) történik, súlyosabb esetekben pedig a folyadékot lecsapolják.
A vérhányás (hematemesis) a nyelőcső vagy a gyomor vénáinak megrepedése miatt alakulhat ki, ami a portális hipertónia következménye. Ez életveszélyes állapot, és azonnali kórházi kezelést igényel. A vérzés megállítására gyógyszeres kezelés, endoszkópos eljárások (például ligálás) vagy sebészeti beavatkozás is szükség lehet.
A májelégtelenség súlyos következménye a hepatikus encephalopathia, ami mentális zavarokat, zavartságot, aluszékonyságot, sőt, kómát is okozhat.
A máj nem képes megfelelően eltávolítani a vérből a toxikus anyagokat (például az ammóniát), amelyek így az agyba jutva károsítják azt. A kezelés célja az ammóniaszint csökkentése a vérben, például laktulóz adásával, ami segít az ammónia eltávolításában a szervezetből.
Fontos megjegyezni, hogy ezek a tünetek nem feltétlenül májbetegségre utalnak, de ha valaki tapasztalja őket, haladéktalanul orvoshoz kell fordulni a pontos diagnózis és a megfelelő kezelés érdekében.
A májbetegségek diagnosztizálása: Anamnézis és fizikális vizsgálat
A májbetegségek diagnosztizálásának első lépése az alapos anamnézis felvétele és a fizikális vizsgálat. Az anamnézis során a orvos részletesen kikérdezi a beteget a tünetekről, azok kezdeteiről, súlyosságáról és időtartamáról. Fontos információk származhatnak a családi kórtörténetből, korábbi betegségekből, gyógyszerszedésről, alkoholfogyasztásról és táplálkozási szokásokról.
A fizikális vizsgálat során a orvos megvizsgálja a hasat, különös figyelmet fordítva a máj és a lép méretére, érzékenységére. A bőr és a szemfehérje sárgás elszíneződése (icterus) májelégtelenségre utalhat. A hasvízkór (ascites) jelenléte szintén fontos jel.
A májbetegségek diagnosztizálásában az anamnézis és a fizikális vizsgálat kulcsfontosságú, mivel ezek alapján lehet eldönteni, hogy szükség van-e további, specifikusabb vizsgálatokra, például vérvizsgálatokra vagy képalkotó eljárásokra.
A fizikális vizsgálat része lehet a máj kopogtatással történő méretének becslése is. A máj tapintása fájdalmas lehet gyulladás esetén. Fontos továbbá a bőrön látható jelek (például pókhálónaevusok) figyelése, melyek májcirrózisra utalhatnak.
Laboratóriumi vizsgálatok: Májenzimek, bilirubin, albumin, véralvadási faktorok

A májproblémák diagnosztizálásának elengedhetetlen része a laboratóriumi vizsgálatok sorozata. Ezek a vizsgálatok segítenek felmérni a máj állapotát és működését, és azonosítani a lehetséges károsodás mértékét. A leggyakrabban vizsgált paraméterek közé tartoznak a májenzimek, a bilirubin, az albumin és a véralvadási faktorok.
A májenzimek, mint például az ALT (alanin-aminotranszferáz) és az AST (aszpartát-aminotranszferáz), a májsejtekben található enzimek. Ha a májsejtek károsodnak, ezek az enzimek a véráramba kerülnek, és a vérszintjük megemelkedik. A magas enzimértékek májgyulladásra, májzsugorra vagy más májkárosodásra utalhatnak.
A bilirubin a vörösvérsejtek lebontásakor keletkező sárga színű anyag. A máj felelős a bilirubin feldolgozásáért és eltávolításáért a szervezetből. Ha a máj nem működik megfelelően, a bilirubin felhalmozódhat a vérben, ami sárgasághoz (a bőr és a szemek sárgás elszíneződése) vezethet.
Az albumin egy fehérje, amelyet a máj termel. Alacsony albumin szint májelégtelenségre utalhat, mivel a máj nem képes elegendő fehérjét termelni. Ez a máj működésének egyik fontos mutatója.
A véralvadási faktorok szintén a májban termelődnek. Ezek a faktorok elengedhetetlenek a véralvadási folyamathoz. Májbetegség esetén a véralvadási faktorok termelése csökkenhet, ami vérzési problémákhoz vezethet.
A laboratóriumi vizsgálatok eredményeinek értelmezése mindig szakorvosi feladat. Az egyes értékek önmagukban nem adnak teljes képet a máj állapotáról, ezért azokat a klinikai tünetekkel és egyéb vizsgálati eredményekkel együtt kell értékelni.
Összességében a májenzimek, a bilirubin, az albumin és a véralvadási faktorok vizsgálata kulcsfontosságú a májbetegségek diagnosztizálásában és a kezelés hatékonyságának nyomon követésében. Rendszeres orvosi ellenőrzés és a laboratóriumi eredmények figyelése elengedhetetlen a máj egészségének megőrzéséhez.
Képalkotó vizsgálatok: Ultrahang, CT, MRI
A májbetegségek diagnosztizálásában a képalkotó vizsgálatok kulcsfontosságú szerepet játszanak. Segítségükkel pontos képet kaphatunk a máj szerkezetéről, méretéről és az esetleges elváltozásokról.
Az ultrahang egy széles körben alkalmazott, fájdalommentes és viszonylag olcsó vizsgálati módszer. Jól használható a máj méretének, alakjának megítélésére, ciszták, daganatok és egyéb elváltozások kimutatására. Doppler ultrahanggal a máj ereinek állapotát is vizsgálni lehet.
A CT (számítógépes tomográfia) részletesebb képet ad a májról, mint az ultrahang. Alkalmas a daganatok, tályogok és más strukturális elváltozások pontosabb meghatározására. Kontrasztanyag használatával a máj vérellátása is vizsgálható.
Az MRI (mágneses rezonancia képalkotás) a legérzékenyebb képalkotó módszer a máj vizsgálatára. Kiválóan alkalmas a májdaganatok, a májzsír és más diffúz májbetegségek diagnosztizálására. Az MRI segítségével a máj ereinek és epeutainak állapota is pontosan felmérhető.
A képalkotó vizsgálatok eredményei alapján a kezelőorvos pontos diagnózist tud felállítani és a legmegfelelőbb terápiát javasolni.
Fontos megjegyezni, hogy a különböző képalkotó módszerek kiegészítik egymást, és a választás a klinikai képtől, a gyanútól és az elérhetőségtől függ.
Májbiopszia: Indikációk, eljárás és kockázatok
A májbiopszia egy invazív eljárás, mely során egy tű segítségével májszövetmintát vesznek. Ezt a mintát mikroszkóp alatt vizsgálják meg a diagnózis felállításához. Indikációi közé tartozik a májgyulladás (hepatitis) okának tisztázása, a májcirrózis stádiumának meghatározása, ismeretlen eredetű májenzim-emelkedés kivizsgálása, valamint a májdaganatok gyanúja esetén a szövettani megerősítés.
Az eljárás során a páciens a hátán fekszik, a területet fertőtlenítik és helyi érzéstelenítést alkalmaznak. Ultrahang segítségével a tűt a májba vezetik, majd egy kis szövetmintát vesznek. A biopszia után a páciensnek néhány órát fekve kell töltenie a vérzés elkerülése érdekében.
A májbiopszia nem rutin eljárás, és csak akkor javasolt, ha a nem invazív vizsgálatok (vérvizsgálatok, képalkotó eljárások) nem adnak elegendő információt a diagnózishoz.
Bár a májbiopszia általában biztonságos, mint minden invazív eljárásnak, ennek is vannak kockázatai. A leggyakoribb kockázatok közé tartozik a vérzés, a fájdalom, és ritkán a fertőzés. Nagyon ritka esetben sérülhetnek a környező szervek, például a tüdő vagy a hasüreg.
A májbetegségek kezelésének alapelvei
A májbetegségek kezelése sokrétű, és nagymértékben függ a kiváltó októl, a betegség súlyosságától és a beteg általános egészségi állapotától. A cél minden esetben a májkárosodás megállítása vagy lassítása, a tünetek enyhítése és a szövődmények megelőzése. Gyakran életmódváltás szükséges, beleértve az alkoholfogyasztás teljes elhagyását, a dohányzás mellőzését és a megfelelő, májbarát étrend követését.
Bizonyos esetekben, mint például vírusos májgyulladásnál, antivirális gyógyszerek alkalmazása elengedhetetlen. Autoimmun májbetegségek esetén immunszuppresszánsok segíthetnek a szervezet saját immunrendszerének túlzott reakcióját csillapítani. Fontos a rendszeres orvosi ellenőrzés és a májfunkciós vizsgálatok elvégzése a kezelés hatékonyságának nyomon követése érdekében.
A májbetegségek kezelésének alapja a pontos diagnózis és a személyre szabott terápiás terv.
Előrehaladott májkárosodás esetén, amikor a máj már nem képes megfelelően funkcionálni, májátültetés válhat szükségessé. Ez egy komplex beavatkozás, de sok beteg számára az egyetlen esély a túlélésre. A májátültetés után is folyamatos orvosi felügyelet és gyógyszeres kezelés szükséges a kilökődés megakadályozása érdekében.
Az alkoholos májbetegség kezelése: Absztinencia és támogató terápia

Az alkoholos májbetegség kezelésének legfontosabb eleme az absztinencia, azaz a teljes alkoholmegvonás. Ez az egyetlen módja annak, hogy a májkárosodás megállítható, sőt, bizonyos esetekben visszafordítható legyen. Az alkohol elhagyása nem könnyű, sok esetben szakember segítségére van szükség.
A támogató terápia számos elemből állhat. Ide tartozik a megfelelő táplálkozás, melynek során a szervezet számára szükséges vitaminokat és tápanyagokat kell biztosítani. A B-vitaminok, különösen a tiamin (B1) pótlása kiemelten fontos, mivel az alkoholistáknál gyakran alakul ki hiányállapot.
Súlyosabb esetekben, például alkoholos hepatitisz esetén, kórházi kezelésre is szükség lehet. Itt kortikoszteroidokat alkalmazhatnak a gyulladás csökkentésére. Azonban ezek alkalmazása csak szigorú orvosi felügyelet mellett történhet, mivel mellékhatásaik lehetnek.
A legsúlyosabb esetekben, amikor a máj már visszafordíthatatlanul károsodott, májátültetés válhat szükségessé. Ehhez azonban legalább hat hónapnyi bizonyított absztinencia szükséges.
Fontos megjegyezni, hogy az alkoholos májbetegség kezelése komplex folyamat, melynek során a betegnek aktívan részt kell vennie a gyógyulásban. A rendszeres orvosi kontroll, a megfelelő életmód és a támogató környezet mind hozzájárulnak a sikeres gyógyuláshoz.
A nem alkoholos zsírmájbetegség kezelése: Életmódváltás, diéta és testmozgás
A nem alkoholos zsírmájbetegség (NAFLD) kezelésének alapja az életmódváltás. Ez magában foglalja a diétát és a rendszeres testmozgást. Nincs specifikus gyógyszeres kezelés, ezért a hangsúly a kockázati tényezők csökkentésén van.
A diéta esetében a kalóriadeficit elérése a legfontosabb. Ez azt jelenti, hogy kevesebb kalóriát kell bevinnünk, mint amennyit elégetünk. Kerüljük a feldolgozott élelmiszereket, a magas cukortartalmú italokat (például üdítőket és gyümölcsleveket), valamint a telített és transzzsírokat. Ehelyett részesítsük előnyben a zöldségeket, gyümölcsöket, teljes kiőrlésű gabonákat és sovány fehérjéket. A Mediterrán diéta különösen ajánlott lehet, mivel gazdag antioxidánsokban és egészséges zsírokban.
A testmozgás elengedhetetlen a máj zsírtartalmának csökkentéséhez és az inzulinrezisztencia javításához. Ajánlott a heti legalább 150 perc közepes intenzitású aerob testmozgás, mint például a séta, úszás vagy kerékpározás. Ezen kívül az erőnléti edzések is fontosak, hiszen segítenek az izomtömeg növelésében, ami javítja az anyagcserét.
A nem alkoholos zsírmájbetegség kezelésének leghatékonyabb módja az, ha kombináljuk a kalóriadeficitet és a rendszeres testmozgást.
Fontos a fokozatosság. Ne kezdjünk hirtelen drasztikus diétába vagy túlzott edzésbe, mert ez káros lehet. Konzultáljunk orvosunkkal vagy dietetikussal, aki személyre szabott tanácsokkal segíthet a megfelelő étrend és edzésterv kialakításában. A testsúly csökkentése, akár 5-10%-os mértékben is, jelentősen javíthatja a máj állapotát.
A vírusos hepatitis kezelése: Antivirális gyógyszerek
A vírusos hepatitis kezelésében az antivirális gyógyszerek kulcsszerepet játszanak. Ezek a szerek közvetlenül a vírus szaporodását gátolják, így lehetővé téve a máj regenerálódását és a betegség kimenetelének javítását. A kezelés típusa és időtartama a hepatitis vírus típusától (A, B, C, D, E) és a betegség stádiumától függ.
A hepatitis B krónikus formájának kezelésére számos antivirális szer áll rendelkezésre, mint például az entecavir, tenofovir, és a pegilált interferon. Ezek a gyógyszerek általában hosszú távú, akár élethosszig tartó kezelést igényelnek, de hatékonyan képesek kontrollálni a vírus szaporodását és megelőzni a májkárosodás súlyosbodását. A cél a vírus DNS szintjének tartós csökkentése és a májgyulladás mérséklése.
A hepatitis C kezelése az elmúlt években forradalmi változáson ment keresztül. Az új, direkt hatású antivirális (DAA) szerekkel a gyógyulási arány rendkívül magas, akár 95% feletti is lehet. Ezek a gyógyszerek, mint például a sofosbuvir, velpatasvir, és glecaprevir/pibrentasvir kombinációk, rövid idő alatt (általában 8-12 hét) képesek teljesen eliminálni a vírust a szervezetből.
A vírusos hepatitis C gyógyítása kulcsfontosságú a májcirrózis és a májrák megelőzésében.
Fontos megjegyezni, hogy az antivirális kezelés nem minden esetben alkalmazható. Bizonyos esetekben, például akut hepatitis A vagy E fertőzés esetén, a szervezet saját immunrendszere is képes leküzdeni a vírust, ilyenkor a kezelés elsősorban a tünetek enyhítésére irányul.
A kezelés megkezdése előtt elengedhetetlen a részletes kivizsgálás, beleértve a vírus típusának és genotípusának meghatározását, valamint a májkárosodás mértékének felmérését. A kezelés során rendszeres orvosi ellenőrzés és laboratóriumi vizsgálatok szükségesek a terápia hatékonyságának nyomon követésére és a mellékhatások kezelésére.
Az autoimmun májbetegségek kezelése: Immunoszuppresszív gyógyszerek
Az autoimmun májbetegségek, mint például az autoimmun hepatitis (AIH) és a primer biliáris kolangitisz (PBC), kezelésének sarokköve az immunszuppresszív gyógyszerek alkalmazása. Ezek a gyógyszerek célja, hogy elnyomják az immunrendszer túlzott reakcióját, amely a májsejtek károsodásához vezet. A leggyakrabban alkalmazott immunszuppresszáns az prednizolon (egy kortikoszteroid) és az azatioprin. A prednizolont általában a kezelés kezdetén alkalmazzák, hogy gyorsan csökkentsék a gyulladást.
Az azatioprint gyakran a prednizolonnal együtt, vagy annak helyettesítőjeként alkalmazzák, mivel hosszabb távon kevesebb mellékhatással járhat. Fontos megjegyezni, hogy az immunszuppresszív gyógyszereknek lehetnek mellékhatásai, mint például a fertőzésekre való fogékonyság növekedése, ezért a betegeknek rendszeres orvosi ellenőrzésre van szükségük.
A célzott immunszuppresszió, azaz az immunrendszernek a betegségért felelős konkrét részeinek elnyomása, egyre inkább előtérbe kerül a kutatásokban, ami a jövőben hatékonyabb és kevésbé toxikus kezelésekhez vezethet.
A PBC kezelésében az ursodeoxikólsav (UDCA) is alapvető fontosságú, bár nem immunszuppresszáns. Az UDCA segít a máj működésének javításában és a betegség progressziójának lassításában. Bizonyos esetekben, ha az immunszuppresszív kezelés nem elegendő, májátültetés válhat szükségessé.
A gyógyszer okozta májkárosodás kezelése: A kiváltó gyógyszer elhagyása és májvédő szerek

A gyógyszer okozta májkárosodás kezelésének legfontosabb lépése a kiváltó gyógyszer azonnali elhagyása. Ez kulcsfontosságú a máj további károsodásának megakadályozása érdekében. A kezelőorvos segít az alternatív gyógyszerek megtalálásában, amennyiben a korábbi szer elengedhetetlen volt a betegség kezeléséhez.
A kiváltó gyógyszer elhagyása után a máj gyakran képes regenerálódni, különösen, ha a károsodás nem volt túl súlyos.
Emellett májvédő szereket is alkalmazhatnak a máj működésének támogatására és a regenerációs folyamatok felgyorsítására. Ezek a szerek lehetnek gyógynövény alapú készítmények (pl. máriatövis) vagy egyéb, orvos által felírt gyógyszerek. Fontos kiemelni, hogy a májvédő szerek alkalmazása mindig orvosi felügyelet mellett történjen, hiszen hatásuk egyénenként eltérő lehet, és egyes esetekben mellékhatásokat is okozhatnak. A kezelés során rendszeres májfunkciós vizsgálatok szükségesek a máj állapotának nyomon követéséhez és a terápia hatékonyságának ellenőrzéséhez.
A genetikai májbetegségek kezelése: Specifikus terápiák
A genetikai májbetegségek kezelése gyakran specifikus terápiákat igényel, melyek a betegség alapjául szolgáló genetikai hibát célozzák meg. Ezek a terápiák jelentősen eltérhetnek a nem genetikai eredetű májbetegségek kezelésétől.
Például, a Wilson-kórban, ahol a réz kiválasztása zavart szenved, a kezelés célja a rézszint csökkentése kelátképző szerekkel, mint a penicillamin. Ezzel szemben az alfa-1 antitripszin hiány kezelése az alfa-1 antitripszin intravénás pótlását foglalhatja magában, hogy pótolják a hiányzó fehérjét és védjék a májat a károsodástól.
A hemokromatózis, egy vastúlterheléssel járó genetikai betegség, kezelése rendszeres vérlebocsátással történik, amellyel csökkentik a szervezet vastartalmát. Fontos megjegyezni, hogy ezek a kezelések nem gyógyítják meg a genetikai hibát, hanem a betegség tüneteit és a májkárosodást próbálják minimalizálni.
A legfontosabb cél a genetikai májbetegségek kezelésében a betegség progressziójának lassítása és a szövődmények megelőzése.
Újabb kutatások a génterápia területén is ígéretes eredményeket mutatnak, melyek a genetikai hibát közvetlenül javíthatják. Ezek a terápiák azonban még kísérleti fázisban vannak, és nem minden beteg számára elérhetőek.
A májcirrózis kezelése: A szövődmények kezelése és a májtranszplantáció
A májcirrózis kezelése komplex feladat, melynek célja elsősorban a szövődmények enyhítése és a betegség progressziójának lassítása. Sajnos, a cirrózis által okozott májkárosodás általában visszafordíthatatlan, ezért a kezelés hangsúlya a tüneti terápián és a szövődmények megelőzésén van.
A leggyakoribb szövődmények közé tartozik az ascites (folyadékgyülem a hasüregben), a varicositasok (nyelőcső- és gyomorvénák kitágulása), a máj encephalopathia (az agy működészavara a máj toxineltávolító képességének csökkenése miatt), és a hepatocellularis carcinoma (májrák). Ezek kezelése gyógyszeres terápiával (vízhajtók, laktulóz, béta-blokkolók), endoszkópos beavatkozásokkal (varicositasok lekötése), és rendszeres szűrésekkel történik.
A májencephalopathia kezelése során fontos a fehérjebevitel korlátozása és a bélflóra egyensúlyának helyreállítása. Az ascites kezelése só- és folyadékbevitel korlátozással, valamint vízhajtókkal történik. Súlyos esetekben hascsapolás válhat szükségessé.
A májcirrózis végstádiumában, amikor a máj működése már nem tartható fenn gyógyszeres kezeléssel, a májtranszplantáció jelentheti az egyetlen életmentő megoldást.
A májtranszplantáció során a beteg máját egy egészséges donor májával helyettesítik. A transzplantációt követően a betegnek élethosszig tartó immunszupresszív kezelésre van szüksége, hogy megakadályozza a kilökődést.
Fontos kiemelni, hogy a májcirrózis kezelése személyre szabott, és függ a betegség stádiumától, a szövődmények súlyosságától és a beteg általános állapotától. A rendszeres orvosi ellenőrzés és a kezelési terv szigorú betartása elengedhetetlen a betegség progressziójának lassításához és az életminőség javításához.
A májdaganatok kezelése: Sebészet, kemoterápia, sugárterápia, célzott terápiák
A májdaganatok kezelése komplex folyamat, mely több módszert kombinálhat. A választott kezelés függ a daganat típusától, méretétől, elhelyezkedésétől, a beteg általános egészségi állapotától és a máj működésétől.
A sebészeti eltávolítás (resectio) a májdaganatok egyik leggyakoribb kezelési módja, amennyiben a daganat lokalizált és a máj elegendő része egészséges maradhat a műtét után. Bizonyos esetekben májátültetés is szóba jöhet.
A kemoterápia gyógyszerekkel pusztítja el a rákos sejteket, vagy gátolja azok növekedését. Alkalmazható a műtét előtt a daganat méretének csökkentésére (neoadjuváns terápia), a műtét után a visszatérés kockázatának csökkentésére (adjuváns terápia), vagy abban az esetben, ha a daganat nem operálható.
A sugárterápia nagy energiájú sugarakat használ a rákos sejtek elpusztítására. Alkalmazható külső sugárterápia (a test külső részéről irányítják a sugarakat a daganatra) és belső sugárterápia (radioaktív anyagot helyeznek a daganatba vagy annak közelébe).
A célzott terápiák olyan gyógyszerek, amelyek a rákos sejtek specifikus molekuláris tulajdonságait támadják meg. Ezek a terápiák kevésbé károsítják az egészséges sejteket, mint a kemoterápia, és hatékonyabbak lehetnek bizonyos típusú májdaganatok esetén.
A kezelés megválasztása minden esetben egyéni, és a kezelőorvos a multidiszciplináris onkológiai teammel közösen dönt róla, figyelembe véve a beteg egyedi körülményeit.
Újabb kutatások eredményeként az immunoterápia is egyre nagyobb szerepet kap a májdaganatok kezelésében, különösen az előrehaladott stádiumú esetekben. Az immunoterápia a szervezet saját immunrendszerét aktiválja a rákos sejtek elleni harcban.
Fontos megjegyezni, hogy a kezelések gyakran kombinálva alkalmazzák a legjobb eredmény elérése érdekében. A kezelés során a mellékhatások kezelése is kiemelt fontosságú.
A májtranszplantáció: Indikációk, eljárás és a transzplantáció utáni élet
A májtranszplantáció egy életmentő eljárás, mely végső megoldást jelenthet olyan súlyos májbetegségek esetén, ahol más kezelési módok már nem hatékonyak. Indikációi közé tartoznak a májcirrózis különböző formái (például alkoholos, autoimmun, vírusos eredetű), a fulmináns májelégtelenség, a májdaganatok bizonyos típusai és a veleszületett májbetegségek.
A transzplantációs eljárás komplex, több szakaszból áll. Először a beteg gondos kivizsgálása történik, hogy megállapítsák, alkalmas-e a transzplantációra. Ha igen, felkerül a várólistára. A szervet donoroktól kapják, akik vagy elhunytak, vagy élő donorok (általában rokonok), akik a májuk egy részét adományozzák.
A transzplantáció során a beteg máját eltávolítják, és a helyére az egészséges donor máját ültetik be.
A transzplantáció utáni élet kulcsfontosságú része az immunszuppresszív terápia, melynek célja, hogy megakadályozza a szervezet kilökődési reakcióját. Ezek a gyógyszerek azonban hajlamosíthatnak fertőzésekre és más mellékhatásokra, ezért rendszeres orvosi ellenőrzés szükséges.
A transzplantált betegeknek szigorú életmódi változtatásokat kell betartaniuk, beleértve az egészséges táplálkozást, a rendszeres testmozgást, a dohányzás és alkoholfogyasztás kerülését. A rendszeres orvosi kontroll és a gyógyszerek pontos szedése elengedhetetlen a sikeres transzplantációhoz és a hosszú távú túléléshez. Fontos a pszichés támogatás is, hiszen a transzplantáció egy érzelmileg megterhelő folyamat.
A májbetegségek megelőzése: Vakcináció, egészséges életmód, mértékletes alkoholfogyasztás
A májbetegségek megelőzése kulcsfontosságú a máj egészségének megőrzéséhez. Több módon is támogathatjuk májunkat, csökkentve a komolyabb problémák kialakulásának kockázatát.
- Vakcináció: A hepatitis A és B elleni védőoltások kiemelten fontosak. Kérjük, konzultáljon orvosával a szükséges oltásokról, különösen, ha kockázati csoportba tartozik.
- Egészséges életmód: A kiegyensúlyozott táplálkozás, a rendszeres testmozgás és a megfelelő testsúly fenntartása mind hozzájárulnak a máj egészségéhez. Kerülje a túlzottan zsíros, feldolgozott ételeket és a hozzáadott cukrokat.
- Mértékletes alkoholfogyasztás: A túlzott alkoholfogyasztás a máj legfőbb ellensége. Ha alkoholt fogyaszt, tegye azt mértékkel. Nők esetében ez napi egy, férfiak esetében napi két ital.
Fontos tudni, hogy a májbetegségek sokáig tünetmentesek maradhatnak, ezért a megelőzésre kell a hangsúlyt fektetni.
A rendszeres orvosi ellenőrzés, beleértve a májfunkciós vizsgálatokat, elengedhetetlen a májbetegségek korai felismeréséhez és kezeléséhez.
Ezeken túlmenően, kerülje a májkárosító anyagoknak való kitettséget, mint például bizonyos gyógyszerek túlzott használata és a mérgező vegyi anyagok.
A májvédő ételek és táplálékkiegészítők
A máj egészségének megőrzésében kulcsfontosságú szerepet játszik a megfelelő táplálkozás. Bizonyos ételek és táplálékkiegészítők különösen jótékony hatással lehetnek a máj működésére.
A máriatövis (Silybum marianum) az egyik legismertebb májvédő gyógynövény. Szilimarin nevű hatóanyaga antioxidáns és gyulladáscsökkentő tulajdonságokkal rendelkezik, melyek segíthetnek a májsejtek regenerálódásában.
A kurkuma, különösen a benne található kurkumin, szintén erős antioxidáns és gyulladáscsökkentő hatással bír. Támogathatja a máj méregtelenítő folyamatait.
A zöld leveles zöldségek, mint a spenót és a kelkáposzta, gazdagok vitaminokban, ásványi anyagokban és antioxidánsokban, amelyek hozzájárulnak a máj egészségéhez. A céklalé és a répalé is népszerű májvédő italok, mivel serkentik a máj működését és a méreganyagok eltávolítását.
Azonban fontos megjegyezni, hogy a táplálékkiegészítők nem helyettesítik az orvosi kezelést, és használatuk előtt mindenképpen konzultáljon orvosával, különösen akkor, ha már májbetegségben szenved.
A fokhagyma és a grapefruit is tartalmaznak olyan vegyületeket, amelyek segíthetik a máj méregtelenítő funkcióit.
Az omega-3 zsírsavak, melyek megtalálhatóak a halakban és a lenmagban, szintén jótékony hatással lehetnek a máj egészségére, különösen a nem alkoholos zsírmáj betegség esetén.
A májbetegségekkel kapcsolatos gyakori tévhitek
Sok tévhit kering a májbetegségekkel kapcsolatban, ami megnehezíti a helyes diagnózist és kezelést. Például, sokan azt hiszik, hogy a májbetegség csak az alkoholistákat érinti. Ez nem igaz, hiszen vírusos fertőzések (hepatitis), autoimmun betegségek, genetikai rendellenességek és bizonyos gyógyszerek is károsíthatják a májat.
Egy másik gyakori tévhit, hogy a májbetegség mindig azonnal észrevehető tüneteket okoz. Valójában a májbetegségek sokáig tünetmentesek lehetnek, és csak előrehaladott állapotban jelentkeznek a jellegzetes tünetek, mint a sárgaság vagy a hasi fájdalom.
Sokan úgy gondolják, hogy a májbetegségek gyógyíthatatlanok. Bár egyes májbetegségek krónikusak lehetnek, sok esetben a korai diagnózis és megfelelő kezelés lehetővé teszi a betegség kontrollálását, a tünetek enyhítését, és a máj állapotának javítását.
A legfontosabb, hogy ne higgyünk a tévhiteknek, hanem tájékozódjunk megbízható forrásokból, és keressük fel orvosunkat, ha bármilyen májbetegségre utaló tünetet tapasztalunk.
Végül, sokan abban hisznek, hogy a májbetegségek kezelésére csak gyógyszerek léteznek. Bár a gyógyszeres kezelés fontos, az életmódváltás, mint például az egészséges táplálkozás, a rendszeres testmozgás és az alkohol kerülés, szintén kulcsfontosságú a máj egészségének megőrzésében.