A vérplazma terápia, különösen a vérlemezkében gazdag plazma (PRP) terápia, egyre nagyobb figyelmet kap a regeneratív medicinában. Ez a terület a szervezet saját öngyógyító képességeinek kihasználására összpontosít, és a vérplazma terápia pontosan ezt kínálja: egy természetes, testazonos anyagot, amely serkentheti a gyógyulási folyamatokat.
A terápia alapja a vérplazma, a vér folyékony része, amely számos növekedési faktort és egyéb gyógyító fehérjét tartalmaz. Ezek a faktorok kulcsszerepet játszanak a szövetek regenerációjában, a gyulladás csökkentésében és az új sejtek képződésében.
A PRP terápia során a páciens saját vérét veszik le, majd centrifugálással elválasztják a vérlemezkéket a többi vérkomponenstől. Ezután a koncentrált vérlemezkéket tartalmazó plazmát injekciózzák a kezelendő területre. A cél az, hogy a magas koncentrációjú növekedési faktorok helyi szinten serkentsék a gyógyulást.
A vérplazma terápia ígéretes, mert a szervezet saját erőforrásait használja fel a gyógyuláshoz, minimalizálva ezzel az idegen anyagok okozta mellékhatások kockázatát.
A regeneratív medicina területén a vérplazma terápia alkalmazása rendkívül széleskörű. Használják ízületi fájdalmak, sportsérülések, krónikus sebek, és bizonyos bőrproblémák kezelésére is. A terápia hatékonysága azonban függ a konkrét esettől, a páciens állapotától és a kezelést végző szakember tapasztalatától.
Fontos megjegyezni, hogy a vérplazma terápia nem csodaszer, hanem egy kiegészítő kezelési lehetőség. Mindig konzultáljon orvosával, hogy megtudja, az Ön számára megfelelő-e ez a terápia.
Mi az a vérplazma és milyen alkotóelemeket tartalmaz?
A vérplazma a vérünk folyékony alkotóeleme, a vörösvérsejtek, fehérvérsejtek és vérlemezkék felfüggesztő közege. Körülbelül a vérünk 55%-át teszi ki, és kulcsszerepet játszik a tápanyagok, hormonok, és salakanyagok szállításában a szervezetben. A vérplazma összetétele rendkívül komplex és dinamikus, folyamatosan változik a szervezet igényeinek megfelelően.
Fő alkotóelemei a víz (kb. 90%), a vérplazmafehérjék (kb. 7%), valamint kisebb mennyiségben ionok, tápanyagok, vitaminok, hormonok, és bomlástermékek. A vérplazmafehérjék között kiemelkedő jelentőségűek az albumin, a globulinok (közöttük az antitestek, azaz immunglobulinok), és a fibrinogén. Az albumin a vér ozmotikus nyomásának fenntartásában játszik szerepet, a globulinok az immunválaszban és a transzportfolyamatokban, a fibrinogén pedig a véralvadásban.
A vérplazma terápiák során a plazma ezen alkotóelemeit használják fel a szervezet öngyógyító folyamatainak támogatására. Például, a plazmafehérjék, különösen a növekedési faktorok és citokinek, serkenthetik a szövetek regenerációját és a gyulladáscsökkentést. A megfelelő plazma komponensek célzott alkalmazásával a szervezet hatékonyabban tudja helyreállítani a sérült szöveteket és leküzdeni a betegségeket.
A vérplazma tehát nem csupán egy passzív szállító közeg, hanem egy aktív, biológiailag aktív anyagokkal teli folyadék, melynek összetétele és tulajdonságai alapvetőek a szervezet homeosztázisának fenntartásához és a gyógyulási folyamatokhoz.
A vérplazma terápiák története: A kezdetektől a modern alkalmazásokig
A vérplazma terápiák története messzire nyúlik vissza, bár a modern alkalmazások viszonylag újak. Már a 19. század végén kísérleteztek vérplazma transzfúzióval, de a technológia és a tudás még nem volt elég fejlett a széleskörű alkalmazáshoz.
A 20. század elején, különösen a spanyolnátha járvány idején, a gyógyultak véréből származó plazmát használtak a betegek kezelésére. Ez a passzív immunizálás elve alapján működött, vagyis a gyógyultak antitestjeit juttatták be a fertőzöttek szervezetébe.
A II. világháború alatt jelentős előrelépés történt a vérplazma frakcionálásában, ami lehetővé tette a vérplazma különböző összetevőinek, például az albumin, immunglobulin és véralvadási faktorok elkülönítését és terápiás célokra való felhasználását. Ez a technológia alapozta meg a modern plazma eredetű gyógyszerek fejlesztését.
A modern vérplazma terápiák a frakcionálási technikákon túl az autológ plazma terápiákra is fókuszálnak, ahol a beteg saját vérplazmáját használják fel a gyógyulás elősegítésére, például a PRP (platelet-rich plasma) terápiában.
A PRP (vérlemezkékben gazdag plazma) terápia, mely a sérült szövetek regenerálására és a gyulladás csökkentésére használatos, a közelmúltban vált népszerűvé a sportorvoslásban és a sebkezelésben. A kutatások folyamatosan bővülnek, és újabb és újabb alkalmazási területeket fedeznek fel a vérplazma terápiák számára, kihasználva a szervezet öngyógyító képességét.
A vérplazma terápia alapelve: Hogyan serkenti a szervezet öngyógyító folyamatait?

A vérplazma terápia alapelve azon a megfigyelésen alapul, hogy a vérplazma számos olyan faktort tartalmaz, amelyek kulcsszerepet játszanak a szervezet természetes gyógyulási folyamataiban. Ezek a faktorok többek között növekedési faktorok, citokinek és egyéb fehérjék, amelyek képesek stimulálni a sejtek regenerációját és a szövetek helyreállítását.
A terápia során a páciens saját véréből nyerik ki a vérplazmát, majd ezt a plazmát koncentrált formában juttatják vissza a szervezetbe, a sérült vagy beteg területre. Ez a koncentrált plazma egyfajta „gyógyító koktélként” működik, amely intenzíven serkenti a helyi gyógyulási folyamatokat.
A vérplazma terápia lényege, hogy a szervezet saját gyógyító képességeit használja fel, fokozva és irányítva azokat a sérült területre.
A növekedési faktorok például elindítják a sejtek osztódását, elősegítik az új erek képződését (angiogenezis), és stimulálják a kollagén termelést, ami elengedhetetlen a szövetek helyreállításához. A citokinek pedig gyulladáscsökkentő hatással bírnak, és szabályozzák az immunválaszt, ami szintén fontos a gyógyulási folyamatban.
Fontos megjegyezni, hogy a vérplazma terápia nem csodaszer, és nem minden esetben alkalmazható. Azonban bizonyos esetekben, mint például sport sérülések, ízületi gyulladások vagy sebek nehezen gyógyulása esetén, hatékonyan segítheti a szervezet öngyógyító folyamatait.
A terápia sikeressége nagymértékben függ a páciens általános egészségi állapotától, a sérülés vagy betegség súlyosságától, és a terápia pontos alkalmazási módjától.
A vérplazma frakcionálás és a különböző plazma eredetű gyógyszerek
A vérplazma frakcionálás egy kritikus lépés a plazma terápia során, melynek során a plazmát különböző összetevőkre bontják. Ez a folyamat lehetővé teszi, hogy a plazmában található értékes fehérjéket elkülönítsék és koncentrált formában felhasználják gyógyszerek előállításához. Ilyen gyógyszerek például az immunglobulinok, az alvadási faktorok és az albumin.
Az immunglobulinok (IgG, IgM, IgA) kulcsszerepet játszanak az immunrendszer erősítésében. Súlyos immunhiányos állapotokban, autoimmun betegségekben, vagy fertőzések esetén pótolják, illetve modulálják a szervezet védekező képességét. Az alvadási faktorok, mint például a VIII-as faktor (hemofília A kezelésére) és a IX-es faktor (hemofília B kezelésére), a vérzékenységben szenvedő betegek számára életmentőek lehetnek, mivel lehetővé teszik a normális véralvadást.
Az albumin, a plazma leggyakoribb fehérjéje, a vér ozmotikus nyomásának fenntartásában játszik fontos szerepet. Súlyos égési sérülések, májbetegségek vagy kritikus állapotú betegek kezelésében alkalmazzák a folyadékháztartás stabilizálására.
A vérplazma frakcionálással előállított gyógyszerek nem csak a tüneteket kezelik, hanem közvetlenül támogatják a szervezet öngyógyító mechanizmusait azáltal, hogy pótolják a hiányzó vagy nem megfelelően működő fehérjéket.
Fontos megjegyezni, hogy a plazma eredetű gyógyszerek előállítása szigorú minőségellenőrzési és biztonsági eljárásoknak van alávetve, hogy minimalizálják a fertőzésveszélyt és biztosítsák a termékek hatékonyságát. A plazmaadományozás és a frakcionálási technológiák folyamatos fejlődése révén a plazma terápia egyre biztonságosabb és hatékonyabb módszer a különböző betegségek kezelésére, segítve a szervezet saját gyógyító képességének kibontakozását.
PRP (Platelet-Rich Plasma) terápia: A vérlemezkék szerepe a szövetregenerációban
A vérplazma terápia egyik izgalmas ága a PRP (Platelet-Rich Plasma) terápia, mely a vérlemezkék regenerációs képességére épít. A vérlemezkék, apró sejtalkotók a vérben, kulcsszerepet játszanak a véralvadásban, de emellett rengeteg növekedési faktort tartalmaznak. Ezek a faktorok serkentik a sejtek osztódását, a kollagén termelést és az új erek képződését, mindez elengedhetetlen a sérült szövetek gyógyulásához.
A PRP terápia során a páciens saját vérét veszik le, majd centrifugálással szétválasztják a vér különböző alkotóelemeit. Így nyerik ki a vérlemezkékben gazdag plazmát, a PRP-t. Ezt a koncentrált plazmát ezután beinjektálják a sérült területre, legyen az egy ínhüvelygyulladás, egy porckopásos ízület, vagy egy nehezen gyógyuló seb.
A beinjektált PRP lokálisan magas koncentrációban juttatja a növekedési faktorokat a sérült szövetekhez. Ez beindítja a szervezet saját öngyógyító mechanizmusait, felgyorsítva a regenerációt és csökkentve a gyulladást. Fontos megjegyezni, hogy a PRP terápia nem egy azonnali csodaszer. A javulás fokozatosan következik be, ahogy a növekedési faktorok kifejtik hatásukat és a szövetek regenerálódnak.
A PRP terápia lényege, hogy a szervezet saját erőforrásait használja fel a gyógyuláshoz, minimalizálva a mellékhatások kockázatát, hiszen a páciens saját vérét használják.
A PRP terápia alkalmazási területei rendkívül szélesek. Néhány példa:
- Mozgásszervi problémák: Ízületi kopás, ínhüvelygyulladás, sportsérülések.
- Sebgyógyulás: Nehezen gyógyuló sebek, fekélyek kezelése.
- Esztétikai kezelések: Bőrfiatalítás, ránctalanítás, hajhullás kezelése.
A PRP terápia hatékonysága és biztonságossága folyamatosan kutatott terület. Bár az eddigi eredmények ígéretesek, fontos, hogy a kezelést képzett szakember végezze, aki tisztában van a megfelelő technikákkal és a lehetséges kockázatokkal.
PRP előállítása és alkalmazása a különböző orvosi területeken
A vérlemezkékben gazdag plazma (PRP) előállítása egy egyszerű, de precíz folyamat. Első lépésben a pácienstől vért vesznek, hasonlóan egy rutinvizsgálathoz. Ezt követően a vért egy speciális centrifugába helyezik, ahol nagy sebességgel forgatják. Ennek a centrifugálásnak a célja, hogy a vér összetevőit szétválasszák sűrűségük alapján. Így elkülönül a vörösvértestek, a fehérvérsejtek és a vérlemezkékben gazdag plazma.
A PRP-t ezután óvatosan kinyerik, és szükség esetén aktiválják, hogy a vérlemezkékből növekedési faktorok szabaduljanak fel. Ezek a növekedési faktorok kulcsszerepet játszanak a szervezet öngyógyító folyamataiban, mivel serkentik a sejtek osztódását, a kollagéntermelést és az új erek képződését.
A PRP alkalmazása rendkívül sokrétű. Az ortopédiában gyakran használják ízületi fájdalmak, sportsérülések (pl. izomszakadások, ínhüvelygyulladások) kezelésére. A bőrgyógyászatban a PRP-t a bőrfiatalításra, ráncok csökkentésére, hajhullás ellen és a hegek kezelésére alkalmazzák. A fogászatban a csontpótlás és a foghúzás utáni gyógyulás elősegítésére használják.
A PRP terápia lényege, hogy a szervezet saját erőforrásait használja a gyógyuláshoz, minimalizálva ezzel az allergiás reakciók és más mellékhatások kockázatát.
Fontos megjegyezni, hogy a PRP kezelés hatékonysága függ a páciens állapotától, a sérülés súlyosságától és a PRP előállításának minőségétől. Minden esetben szakember javaslata szükséges a terápia alkalmazásához.
Az alkalmazási területek folyamatosan bővülnek, ahogy a kutatások egyre több potenciált tárnak fel a PRP-ben.
PRP terápia az ortopédiában: Ízületi fájdalmak és sérülések kezelése
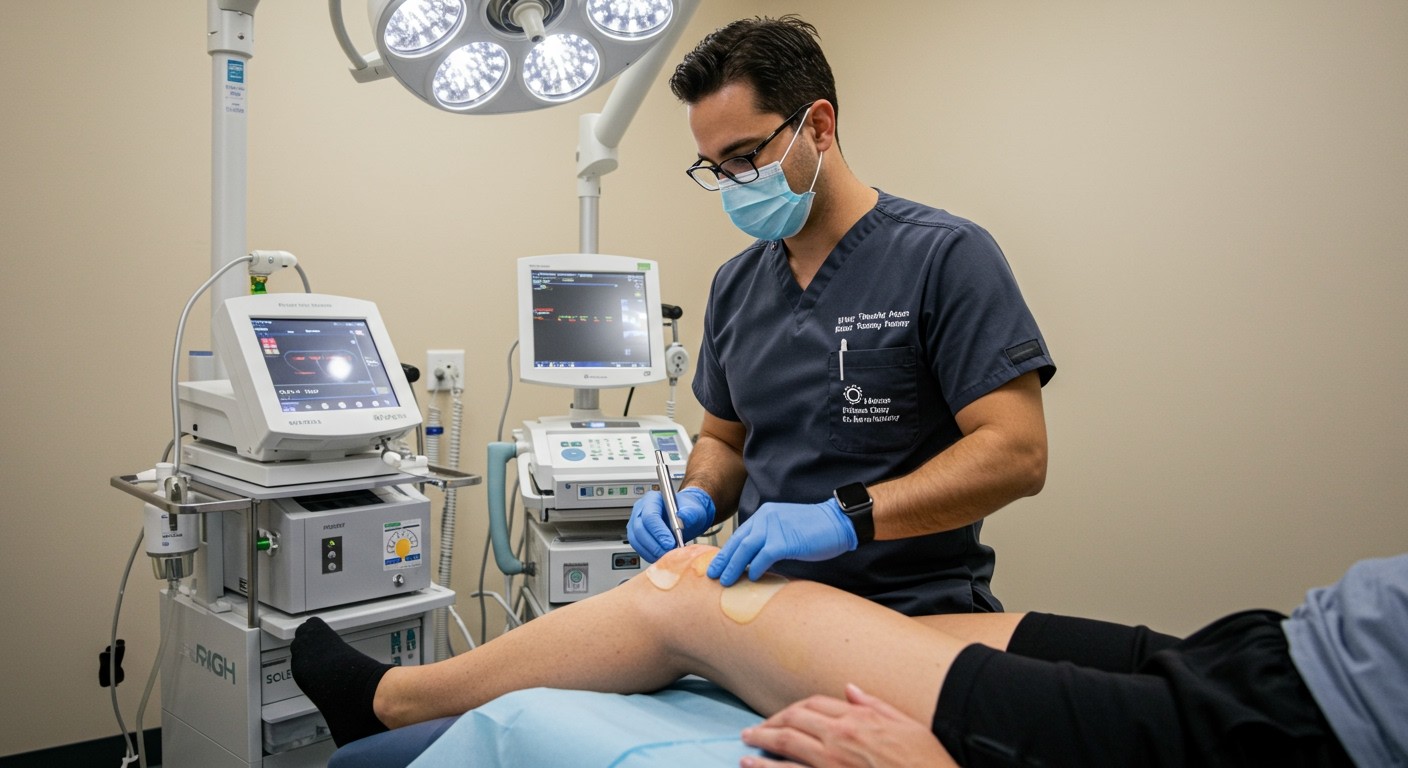
A PRP (Platelet-Rich Plasma, vagyis vérlemezkékben gazdag plazma) terápia egyre népszerűbb az ortopédiában, mivel a szervezet saját öngyógyító képességét használja fel az ízületi fájdalmak és sérülések kezelésére. A terápia lényege, hogy a betegtől vett vérből centrifugálás segítségével kinyerik a vérlemezkékben gazdag plazmát, majd ezt injekciózzák a sérült területre.
A vérlemezkék növekedési faktorokat tartalmaznak, amelyek kulcsszerepet játszanak a szövetek regenerációjában és a gyulladás csökkentésében. Amikor a PRP-t az ízületbe vagy a sérült szövetbe juttatják, ezek a növekedési faktorok aktiválják a helyi sejteket, serkentve a kollagén termelést, az új erek képződését és a porc regenerációját.
A PRP terápia számos ortopédiai probléma esetén alkalmazható, beleértve:
- Osteoarthritis (ízületi gyulladás)
- Ínsérülések (pl. teniszkönyök, golfkönyök, Achilles-ín gyulladás)
- Izomsérülések
- Porcsérülések
A kezelés általában ambulánsan történik, és a beteg a beavatkozás után rövid időn belül visszatérhet a mindennapi tevékenységeihez. A PRP terápia előnye, hogy minimálisan invazív, és a szervezet saját sejtjeit használja fel, így a mellékhatások kockázata alacsony.
A legfontosabb, hogy a PRP terápia nem csupán a tüneteket kezeli, hanem a sérülés okát igyekszik megszüntetni, elősegítve a szövetek regenerációját és a hosszú távú gyógyulást.
Fontos azonban megjegyezni, hogy a PRP terápia nem minden esetben alkalmazható, és a hatékonysága egyénenként változó lehet. A kezelés előtt alaposan ki kell vizsgálni a pácienst, és mérlegelni kell a terápia előnyeit és kockázatait.
A PRP terápia a konzervatív kezelések (pl. gyógytorna, fájdalomcsillapítók) sikertelensége esetén lehet egy jó alternatíva, mielőtt a sebészeti beavatkozás szóba jönne. Mindig konzultáljon ortopéd szakorvossal, hogy megtudja, a PRP terápia megfelelő kezelés-e az Ön számára.
PRP terápia a bőrgyógyászatban: Bőrfiatalítás és sebgyógyulás
A vérplazma terápia, azon belül is a PRP (Platelet-Rich Plasma) terápia a bőrgyógyászatban egyre népszerűbb a bőrfiatalítás és a sebgyógyulás terén. A PRP lényege, hogy a páciens saját véréből kivont, magas koncentrációban tartalmaz vérlemezkéket, melyek növekedési faktorokat szabadítanak fel. Ezek a növekedési faktorok kulcsfontosságúak a szervezet öngyógyító folyamatainak beindításában és felgyorsításában.
A bőrfiatalítás során a PRP-t injekció formájában juttatják a bőrbe, ahol serkenti a kollagén és elasztin termelést. Ezáltal a bőr feszesebbé, rugalmasabbá válik, a ráncok mélysége csökken, és a bőr tónusa javul. Emellett a PRP segíthet a napkárosodott bőr regenerálásában is.
A PRP terápia a bőrgyógyászatban a szervezet saját erőforrásait használja fel a bőr megújulásának elősegítésére, minimalizálva ezzel az allergiás reakciók és egyéb mellékhatások kockázatát.
A sebgyógyulás területén a PRP különösen hatékony krónikus sebek, például lábszárfekélyek vagy diabéteszes fekélyek kezelésében. A növekedési faktorok elősegítik az új szövetek képződését, a gyulladás csökkentését és a vérellátás javítását a sérült területen. Ennek eredményeképpen a sebek gyorsabban és hatékonyabban gyógyulnak, csökken a fertőzés kockázata, és a hegesedés mértéke is minimalizálható.
A PRP terápia előnye, hogy autológ eljárás, azaz a páciens saját vérét használja, így minimálisra csökkenti az immunreakciók és a fertőzések kockázatát. Fontos azonban, hogy a kezelést képzett szakember végezze, aki ismeri a PRP terápia protokolljait és a bőrgyógyászati alkalmazásának speciális szempontjait.
PRP terápia a fogászatban: Csontregeneráció és implantátumok támogatása
A vérplazma terápia, azon belül a PRP (Platelet-Rich Plasma) terápia a fogászatban is egyre nagyobb népszerűségnek örvend. Ez a módszer a páciens saját véréből kinyert, magas trombocitaszámú plazmát használja fel a gyógyulási folyamatok felgyorsítására és a szövetregeneráció elősegítésére.
Kiemelt alkalmazási területe a csontregeneráció. Fogászati implantátumok beültetése során gyakran szükség van a csontállomány megerősítésére vagy pótlására. A PRP bejuttatása a csontdefektusokba serkenti a csontsejtek szaporodását és differenciálódását, ezáltal gyorsítva a csontosodást és javítva az implantátum stabilitását.
Az implantátumok osseointegrációját (a csont és az implantátum közötti szoros kapcsolat kialakulását) is jelentősen támogatja a PRP. A növekedési faktorokban gazdag plazma elősegíti az új erek képződését, ami elengedhetetlen a megfelelő tápanyagellátáshoz és a csontosodáshoz.
A PRP terápia használata a fogászati implantológiában nem csak a gyógyulási időt rövidíti le, hanem növeli az implantátumok hosszú távú sikerességét is.
A PRP alkalmazása a fogászatban minimálisan invazív, hiszen a páciens saját véréből származó anyagot használunk fel, így a kilökődés kockázata elenyésző. Az eljárás során a vérvételt követően a vért centrifugálják, majd a trombocitákban gazdag plazmát injekcióval vagy membrán formájában juttatják a kezelendő területre.
A PRP terápia tehát egy ígéretes lehetőség a fogászatban, különösen a csontregeneráció és az implantátumok támogatása terén, kihasználva a szervezet saját öngyógyító képességeit.
Autológ vérplazma terápia: A saját vér használatának előnyei és kockázatai
Az autológ vérplazma terápia, vagyis a saját vér felhasználásával történő kezelés, a vérplazma terápia egy speciális formája, amely a szervezet öngyógyító képességét hívatott fokozni. Ennek során a betegtől vett vért centrifugálják, elkülönítve a vérplazmát, melyet aztán visszajuttatnak a szervezetbe, jellemzően a sérült területre. A legfőbb előnye, hogy a saját vér használata minimálisra csökkenti az allergiás reakciók és a fertőzések kockázatát.
Az autológ módszer alkalmazása során a szervezet természetes növekedési faktorai koncentráltan kerülnek a kezelendő területre, serkentve a sejtek regenerálódását és a szövetek gyógyulását. Ezt gyakran alkalmazzák például ízületi problémák, sportsérülések vagy bőrfiatalítás esetén.
Azonban fontos megjegyezni, hogy bár a saját vér használata biztonságosnak tekinthető, mint minden orvosi beavatkozásnak, ennek is lehetnek kockázatai. Ilyen lehet például a tűszúrás helyén fellépő fájdalom, duzzanat, vagy ritkán fertőzés.
A kezelés hatékonysága egyénenként változó lehet, és nem minden esetben garantált a teljes gyógyulás. A terápia előtt mindenképpen konzultáljon orvosával a várható eredményekről és a lehetséges kockázatokról. Emellett fontos, hogy a kezelést képzett szakember végezze, steril körülmények között.
Allogén vérplazma terápia: Donorból származó plazma alkalmazása és az immunitás kérdései

Az allogén vérplazma terápia során donoroktól származó plazmát alkalmaznak a beteg kezelésére. Ez a módszer akkor kerül előtérbe, amikor a beteg saját szervezete nem képes elegendő mennyiségű antitestet vagy véralvadási faktort termelni, vagy ha a beteg állapota gyors beavatkozást igényel. A donorplazma gazdag antitestekben, koagulációs faktorokban és más fontos fehérjékben, amelyek segíthetnek a szervezet öngyógyító folyamatainak beindításában.
Az immunitás kérdése kulcsfontosságú az allogén plazma terápia esetében. A bejuttatott plazma idegen antigéneket tartalmazhat, ami immunválaszt válthat ki a beteg szervezetében. Ezért elengedhetetlen a plazma alapos szűrése és tesztelése, hogy minimalizáljuk a transzfúziós reakciók kockázatát. Az AB0 vércsoport-kompatibilitás szigorú betartása alapvető fontosságú a súlyos szövődmények elkerülése érdekében.
Az allogén vérplazma terápia hatékonysága nagyban függ a donor kiválasztásától és a plazma megfelelő feldolgozásától, valamint a beteg immunrendszerének állapotától.
Bár az allogén plazma terápia életmentő lehet bizonyos esetekben, fontos megjegyezni, hogy nem kockázatmentes. A lehetséges mellékhatások közé tartoznak az allergiás reakciók, a transzfúzióval összefüggő tüdőkárosodás (TRALI) és a fertőző betegségek átvitele, bár ez utóbbi kockázata a modern szűrési eljárásoknak köszönhetően jelentősen csökkent.
A kezelés megkezdése előtt a kezelőorvos alaposan felméri a beteg állapotát, és mérlegeli az előnyöket és a kockázatokat. A cél az, hogy a donorplazma segítségével támogassuk a szervezet öngyógyító képességét, miközben minimalizáljuk a potenciális mellékhatásokat.
A vérplazma terápia alkalmazása autoimmun betegségek kezelésében
Autoimmun betegségek esetén a szervezet immunrendszere tévesen a saját sejtjeit és szöveteit támadja meg. A vérplazma terápia, konkrétan a plazmaferezis, ebben az esetben a beteg vérplazmájának eltávolítását és egészséges plazmával (vagy plazmapótló oldattal) való helyettesítését jelenti. Célja, hogy eltávolítsa a kóros antitesteket, immunkomplexeket és gyulladásos mediátorokat, melyek az autoimmun reakciót kiváltják és fenntartják.
A plazmaferezis nem gyógyítja meg az autoimmun betegségeket, de csökkentheti a tüneteket és lassíthatja a betegség progresszióját. Gyakran kombinálják más immunszuppresszív terápiákkal, hogy a szervezet immunrendszerét szabályozzák és a saját szövetei elleni támadást mérsékeljék. A terápia hatékonysága függ a betegség típusától, súlyosságától és a beteg általános állapotától.
Példák autoimmun betegségekre, ahol a plazmaferezis alkalmazható:
- Guillain-Barré szindróma
- Krónikus gyulladásos demielinizációs polineuropátia (CIDP)
- Myasthenia gravis
- Személyi változó immundefektus (CVID) egyes esetei
- Súlyos szisztémás lupus erythematosus (SLE)
A kezelés során a betegtől vért vesznek, melyet egy gép választ szét a plazmára és a vérsejtekre. A vérsejteket visszajuttatják a beteg szervezetébe, míg a plazmát eltávolítják. A kicserélt plazma helyébe friss, fagyasztott plazma, albuminoldat vagy más plazmapótló kerül. A beavatkozás általában több alkalmat igényel, a betegség súlyosságától függően.
A plazmaferezis az autoimmun betegségek kezelésében az immunrendszer káros elemeinek gyors eltávolítására szolgál, lehetővé téve a szervezet számára, hogy átmenetileg regenerálódjon és reagáljon a kiegészítő terápiákra.
Fontos megjegyezni, hogy a plazmaferezisnek is lehetnek mellékhatásai, például vérnyomásesés, allergiás reakciók, fertőzések és véralvadási zavarok. Ezért a kezelést szigorú orvosi felügyelet mellett kell végezni.
Vérplazma terápia a neurológiában: Alzheimer-kór és más neurodegeneratív betegségek kezelése
A vérplazma terápia a neurológiában egyre nagyobb figyelmet kap, különösen az Alzheimer-kór és más neurodegeneratív betegségek kezelésében rejlő potenciálja miatt. A kutatások azt vizsgálják, hogy a plazma összetételének befolyásolásával hogyan lehet lassítani, vagy akár visszafordítani ezeknek a betegségeknek a progresszióját.
A terápia alapja, hogy a fiatalabb, egészségesebb egyének plazmája tartalmazhat olyan faktorokat, amelyek serkentik az agysejtek regenerációját, illetve eltávolítják a káros anyagokat, például az amyloid plakkokat, melyek az Alzheimer-kór velejárói.
A plazma csere során a beteg plazmáját eltávolítják és egészséges donortól származó plazmával helyettesítik, ezáltal potenciálisan csökkentve a káros fehérjék koncentrációját az agyban és javítva a kognitív funkciókat.
Bár a klinikai vizsgálatok eredményei még vegyesek, a kezdeti adatok biztatóak. A kutatók azonosítottak olyan specifikus fehérjéket és molekulákat a plazmában, amelyek összefüggésbe hozhatók a kognitív hanyatlással, és amelyek célzottan befolyásolhatók plazma terápiával.
Fontos megjegyezni, hogy a vérplazma terápia nem gyógymód, hanem egy kísérleti kezelési lehetőség, amelynek hatásait és kockázatait még alaposan tanulmányozni kell. A jövőbeni kutatások célja, hogy pontosabban meghatározzák, mely betegek profitálhatnak a leginkább ebből a terápiából, és hogyan optimalizálható a kezelés hatékonysága.
A vérplazma terápia szerepe a COVID-19 kezelésében: Tapasztalatok és eredmények
A COVID-19 járvány idején a vérplazma terápia, különösen a felgyógyult betegektől származó plazma, ígéretes terápiás lehetőségnek bizonyult. Az elmélet egyszerű: a felgyógyultak plazmája antitesteket tartalmaz a vírus ellen, amelyek átadva a betegnek, segíthetik a szervezet védekezését.
A kezdeti tapasztalatok biztatóak voltak, különösen súlyos állapotú betegek esetében. Egyes tanulmányok szerint a korai szakaszban alkalmazott plazma csökkenthette a kórházi tartózkodás idejét és a halálozási arányt. Ugyanakkor fontos megjegyezni, hogy az eredmények nem voltak egyértelműek.
A későbbi, nagyobb léptékű vizsgálatok, beleértve a randomizált, kontrollált vizsgálatokat, vegyes eredményeket hoztak, és nem mutattak ki jelentős javulást a halálozás vagy a súlyos szövődmények tekintetében a plazmával kezelt betegeknél.
Ennek több oka is lehet. Például, a plazma antitest-koncentrációja eltérő lehet, és a terápiát nem feltétlenül a betegség megfelelő szakaszában alkalmazták. A vírus mutációi is befolyásolhatták a terápia hatékonyságát. További kutatások szükségesek annak megértéséhez, hogy mely betegek profitálhatnak leginkább a vérplazma terápiából COVID-19 esetén, és hogyan lehet optimalizálni a kezelést.
A vérplazma terápia potenciális kockázatai és mellékhatásai

Bár a vérplazma terápia ígéretes lehet a szervezet öngyógyító folyamatainak támogatásában, fontos tisztában lenni a lehetséges kockázatokkal és mellékhatásokkal. Ezek általában enyhék és átmenetiek, de ritka esetekben komolyabb problémák is felmerülhetnek.
- Helyi reakciók: A tűszúrás helyén fájdalom, duzzanat, véraláfutás vagy enyhe fertőzés alakulhat ki.
- Allergiás reakciók: Bár ritka, allergiás reakció léphet fel a plazmában található anyagokra. Tünetei lehetnek bőrkiütés, viszketés, nehézlégzés.
- Fertőzésveszély: Minden invazív beavatkozásnál fennáll a fertőzés kockázata, bár a modern eljárások ezt minimalizálják.
- Ideiglenes tünetek: Egyes betegeknél átmeneti fáradtság, szédülés vagy hányinger jelentkezhet a kezelés után.
A legfontosabb, hogy a vérplazma terápia előtt alapos orvosi vizsgálat szükséges a beteg alkalmasságának megállapításához, és a kezelést csak képzett szakember végezheti steril körülmények között.
Fontos megjegyezni, hogy a kockázatok mértéke függ a beteg általános egészségi állapotától, a kezelt betegségtől és a terápia konkrét típusától is. A kezelőorvos részletesen tájékoztatja a beteget a várható előnyökről és kockázatokról a terápia megkezdése előtt.
Mindig tájékoztassa kezelőorvosát minden meglévő allergiájáról és betegségéről, valamint az aktuálisan szedett gyógyszereiről! Ez segít a kockázatok minimalizálásában.
A vérplazma terápia jövője: Kutatási irányok és fejlesztési lehetőségek
A vérplazma terápia jövője izgalmas kutatási irányokat rejt. A fejlesztések középpontjában a plazma összetételének finomhangolása áll, hogy célzottabban kezelhessünk különböző betegségeket. Kutatások folynak a növekedési faktorok és egyéb regeneratív molekulák koncentrációjának optimalizálására.
Egyre nagyobb figyelmet kap a plazma felhasználása a krónikus sebek gyógyításában és a csontregenerációban.
A jövőben a cél a személyre szabott plazma terápia kifejlesztése, ahol a beteg saját plazmáját módosítják a specifikus igényeinek megfelelően.
Emellett a kutatók a plazma hatékonyabb és biztonságosabb beadási módszereit is keresik, például nanotechnológiai megoldások alkalmazásával.